息切れがひどくなった高齢男性
問題111
73歳の男性が、体動時の息切れがひどくなったとの訴えで受診。
生活歴:喫煙歴:15本×15年で30歳代から禁煙中。ペット飼育歴:なし。アスベスト、粉塵吸入歴なし。家屋は鉄筋住宅で室内にカビなどもみられない。羽毛布団の使用はない。 既往歴:定期処方薬はこの1年間に変更・増量なく、シタグリプチン(グラクティブ®)、フェブキソスタット(フェブリク®)、イルベサルタン(イルベタン®)を処方されている。 現病歴:以前から2型糖尿病、高尿酸血症、高血圧で近医通院中であったが、以前から体動時の息切れを自覚していたが、この半年の間に徐々に悪化し、特に階段をのぼる時にひどい息切れで休み込むようになったため精査希望されて来院された。痰はそれほど出ないが咳嗽は増えている。
現症:身長158.0 cm、体重63.0 kg。血圧 124/78 mmHg、脈拍 82/分、整。体温 36.7℃。呼吸数14回/分、SpO2 96%(room air)。皮膚、可視粘膜に貧血なし、黄疸なし。皮疹や関節炎症状を認めず。表在リンパ節触知せず。頚静脈怒張を認めない。肺野は両側肺底部背部で強いfine crackleを聴取する。心音は整、病的心雑音聴取せず。下肢に浮腫なし。
検査所見:血液所見:白血球4800/μL(好中球61.1%、リンパ球31.0%、単球4.8%、好酸球2.1%、好塩基球1.0%)、赤血球530万/μL、Hb 17.0 g/dL、Hct 50.2%、血小板 14.1万/μL。血液生化学所見:CRP 0.03 mg/dL、LDH 207 U/L、AST 39 U/L、ALT 30 U/L、ALP 224 U/L(基準110~360)、γ-GTP 66 U/L、Alb 4.4 g/dL、T-Bil 1.4 mg/dL、AMY 62 U/L、BUN 21 mg/dL、Cr 1.10 mg/dL、空腹時血糖104 mg/dL、HbA1c 6.8%、UA 3.5 mg/dL、LDL 61 mg/dL、HDL 71 mg/dL。疾患特異的膠原病マーカーは陰性。KL-6 2202 U/mL(基準103~500)、SP-D 363.9 ng/mL(基準<110)、SP-A 97.4 ng/mL(基準<43.7)。
呼吸機能検査所見
肺気量分画:肺活量1.79 L(予測値3.62 L、49.4%)、1回換気量0.62 L、最大換気量1.2 0 L、フローボリューム:努力性肺活量1.74 L(予測値3.52 L、49.5%)、1秒量1.43 L(予測値2.83 L、50.5%)、1秒率82.2%(予測値80.3%、102.3%)、最大呼気流量 5.67 L/sec(予測値9.13 L/sec、62.2%)
気管支鏡
気管支肺胞洗浄液でリンパ球の上昇なし、悪性細胞や起炎菌と考えられるような有意菌検出なし。
胸部レントゲン写真(図1)、胸部CT画像(図2)を示す。
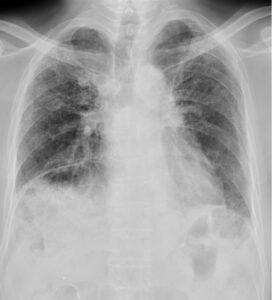
図1
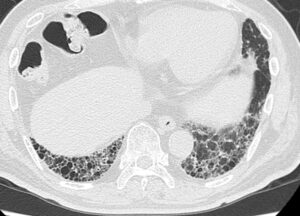
図2
問題
適切な治療薬はどれか。2つ選べ。
(a)ニンテダニブ
(b)イマチニブ
(c)ピルフェニドン
(d)トシリズマブ
(e)インフリキシマブ
(類題 2016年総合内科専門医試験、2018年総合内科専門医試験)
解説
体動時の息切れが主訴であるが臨床経過はかなり緩やかに進行している。理学所見では両側肺底部背側に強いfine crackleを聴取している。このfine crackleは捻髪音とも呼ばれ、異常な呼吸音のうち、高音で細かな断続音のことを言う。吸気の後半に出現し、しばしば「パチパチ」、「バリバリ」、「ベリベリ」と表現される。主に肺疾患の患者で多く聞かれ、気道内の貯留物と無関係なため、咳をさせたあとでも音は消失しない。硬くなった風船をふくらませた場合、バリバリと断続的に音がするイメージである。肺胞の周囲の間質が線維化する疾患が主要な鑑別疾患にあがるため、代表的な疾患は間質性肺炎(肺線維症)である。
検査データとしてこれを支持するものとしては、血液検査で肺線維化マーカーであるKL-6、SP-D、SP-Aの3つとも著明に上昇している。また呼吸機能検査でも、1秒率は保たれているに対して、極端に肺活量が低下しており拘束性換気障害を呈するパターンであり、間質性肺炎に矛盾しない。画像検査では、特にびまん性肺疾患の鑑別において肺野の分布に注目することは重要である。胸部単純レントゲン写真で、主な上肺野優位疾患として、結核、塵肺症、過敏性肺臓炎、中肺野優位病変として、サルコイドーシス、肺水腫、下肺野優位疾患としては特発性肺線維症(idiopathic pulmonary fibrosis;IPF)、膠原病による間質性肺炎、びまん性汎細気管支炎、誤嚥性肺炎などがあげられる。今回の症例では、cost-phrenic angleが鈍となり横隔膜ラインも不明瞭となっており、下肺野優位病変を呈している。さらに一般にIPFのCT画像所見として、すりガラス陰影、小葉間隔壁の肥厚、大小ふぞろいの蜂巣肺の混在、牽引性気管支拡張などが認められるが、今回の症例でもそのうちいくつかの所見が認められている。
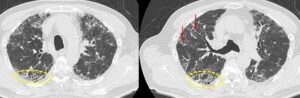
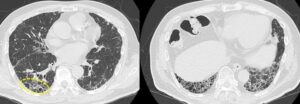
図1:胸部CT肺野条件。右下の両側肺には広範囲に蜂巣肺の所見があり、その他のスライスでも背側胸膜近傍を中心に大小不揃いの蜂巣肺がみられている(黄破線枠内)。牽引性気管支拡張と考えられる所見(赤矢印)もみられている。
このため、今回の症例では間質性肺炎の中の鑑別診断を中心に進める。間質性肺炎の直接的な原因として明らかなものは、膠原病、粉塵の吸入(アスベスト・羽毛・カビなど)、薬剤性(漢方薬・感冒薬・抗腫瘍薬)などがあげられているが、約6割は原因がよくわからないIPFである。原因が明らかな場合は、それを除去することが重要であること、またこの中で、ある種の膠原病や薬剤性などの場合は、ステロイド治療が考慮されるなど、治療方針を考えるうえでも、その原因を追究することは臨床的に重要である。今回の症例では、問診上、粉塵吸入、薬剤性、膠原病などの原因を積極的に疑うものはなかった。以上よりIPFと診断される。
次に治療方針である。間質性肺炎の原因は多岐にわたりその方針が変わってくる。原因が明らかな場合にこれを除去するのはもちろんであるが、しばしば問題となるのはステロイド反応性があるかどうかである。薬剤性の場合は通常被疑薬剤の中止とステロイド投与が基本となる。また今回提示されている気管支肺胞洗浄液は、この採取自体が間質性肺炎の増悪のきっかけとなる場合もあるため慎重に症例を選択するが、洗浄液にリンパ球増多が認められる場合は、間質性肺炎の中でもステロイドに反応しやすいタイプである可能性を考慮する。今回の症例ではこの所見がなく、IPFに矛盾しない。一般にIPFの場合は、急性増悪時にはメチルプレドニゾロンパルス療法などが有効な場合があり、使用を考慮するコンセンサスは得られているが、慢性的に緩徐に悪化している今回のような症例ではステロイドを使用しないのが一般的である。一方、このような症例に対して、予後改善効果が報告されているものとして線維化抑制薬がある。現在使用可能な線維化抑制薬はピルフェニドン(ピレスパ®)とニンテダニブ(オフェブ®)である。ピルフェニドンは炎症性サイトカインであるTNF-α、IL-1、IL-6などを抑制することで抗炎症作用を有するとともに、線維化に関わるTGF-βを抑制することで線維化抑制作用を有する。副作用としては光線過敏症があり、外出時には長袖、サンスクリーンなど日光対策が必要である。ニンテダニブはチロシンキナーゼ阻害により線維化抑制作用を有するが、抗炎症作用はない。約半数に下痢、2~3割に肝機能障害が生じる。急性増悪の抑制作用についてはニンテダニブの方が強い傾向がある。
解答
(a)(c)

