呼吸困難で照会
問題69
91歳の女性が呼吸困難を主訴に照会された。
現病歴:背部痛で第2胸椎圧迫骨折と診断され整形外科入院中で、退院後の在宅療養の準備をすすめていたところ急に呼吸困難が出現し、著しい炎症反応の上昇があり内科に照会となった。
現症:意識清明。血圧100/62 mmHg、脈拍72/分、体温36.9℃、Spo2 90%(経鼻酸素投与3L/分)。身長 153 cm、体重 39.5 kg。皮膚、可視粘膜に貧血、黄疸を認めず。左肺野呼吸音減弱。病的心雑音聴取せず。腹部は平坦、軟、腫瘤触知せず。下肢に浮腫を認めず。
検査所見:血液所見:白血球26200/μL(好中球92.0%、リンパ球3.0%、単球5.0%)、赤血球 409万/μL、Hb 12.8 g/dL、Hct 38.0%、血小板37.8万/μL。血液生化学所見: LDH 108 U/L、AST 18 U/L、ALT 24 U/L、ALP 904 U/L、Alb 2.4 g/dL、BUN 38 mg/dL、Cr 1.26 mg/dL、CRP 32.93 mg/dL。
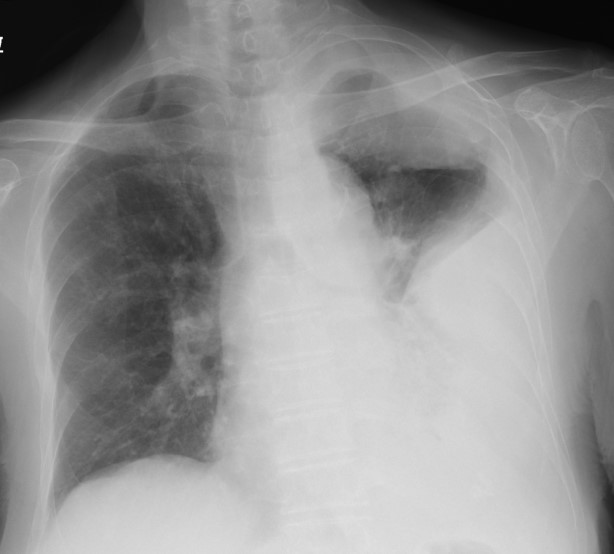
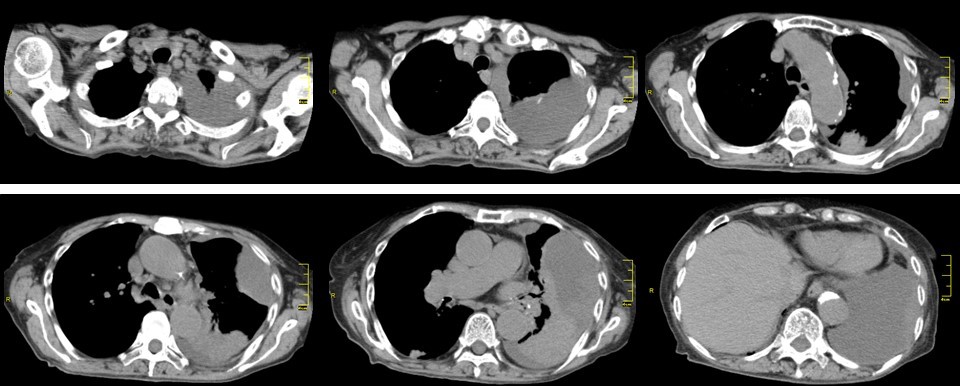
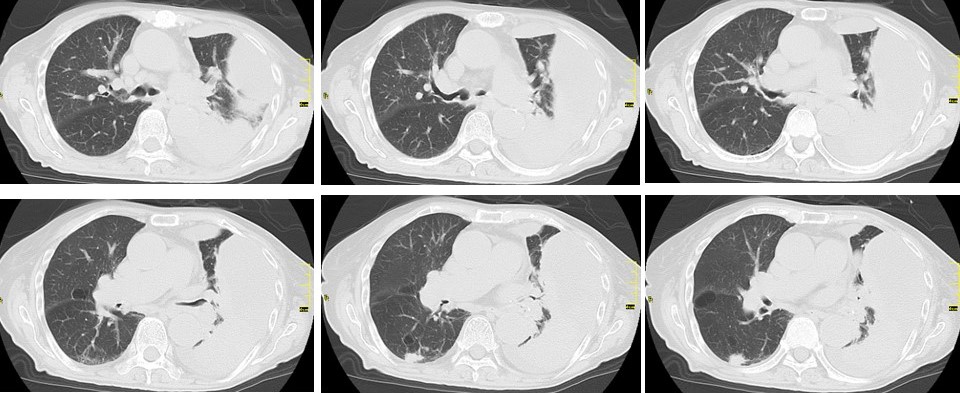
胸部単純レ線、胸部CTを示す。
胸水穿刺を行ったところ膿性であった。
次の胸水所見のうち予後不良因子ではないものはどれか。1つ選べ。
(a)胸水の一般細菌培養が陽性
(b)胸水LDH値が正常の血清LDH値の上限値の3倍以上
(c)胸水の糖が40 mg/dL以下
(d)胸水のGram染色が陽性
(e)胸水pHが7.40以上
解説(オリジナルは『Dr. Tomの内科症例検討道場』第3版の症例70)
胸部単純レントゲン写真では、左中~下肺野の透過性低下は明らかであり(図1;赤矢頭)、左上肺野にも軽度透過性が低下している領域がある(図1:黄矢頭)。このうち左中~下肺野の透過性低下領域は胸水貯留を疑うが、青矢印のところをみてわかるように、右頭側に凸となる輪郭を形成しており、被包化されている可能性を考える。
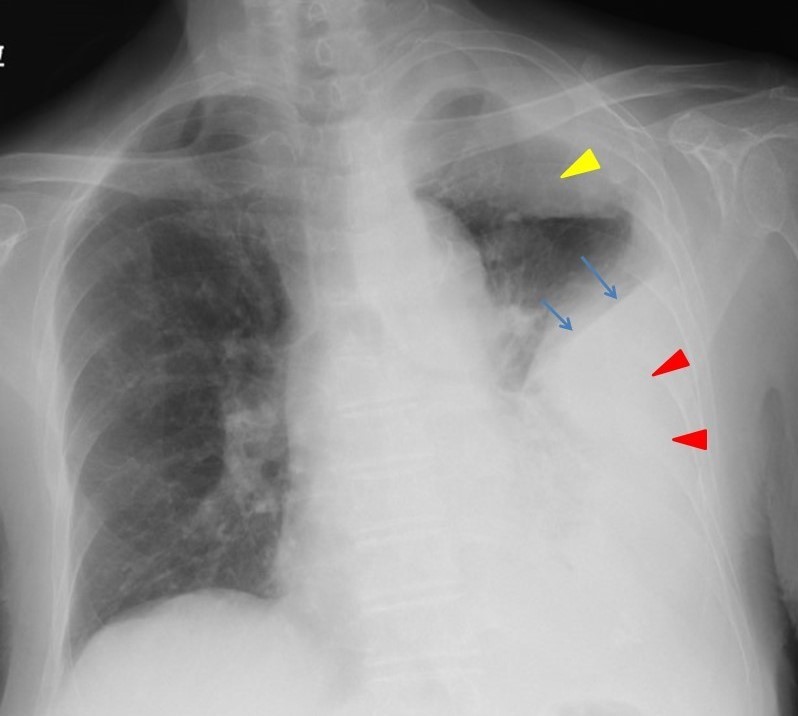
図1:左胸水貯留(赤矢頭)。右頭側に凸となっており被包化した胸水が疑われる(青矢印)。左上胸郭にも透過性低下領域がみられる(黄矢頭)。
胸部CT画像では胸水が多房化して貯留している(図2)。左上胸郭内に被包化した胸水がみられ、これが途切れるあたりから、無気肺になっている左肺と、別の被包化した胸水が見え始め、左横隔膜まで広がっている。明らかに、単純レ線でみられた胸郭頭側の陰影も、被包化した胸水であることが確認できる。このように内腔に凸で多房化した胸水貯留を見れば、膿胸を疑うべきである。また、胸水の貯留によって左肺は無気肺としてとらえられる。無気肺になった肺は、縮んでいるため、肺内に病変がかくれていないかどうかを診断するのは難しい。しかし、今回の症例では、本来空気だけしかないはずの気管支内に空気ではない余分な陰影がみられており、誤嚥されたのではないかと疑われる(図3)。つまり、膿胸の原因としては、この誤嚥性肺炎があったのではないかと考えてよさそうな印象である。
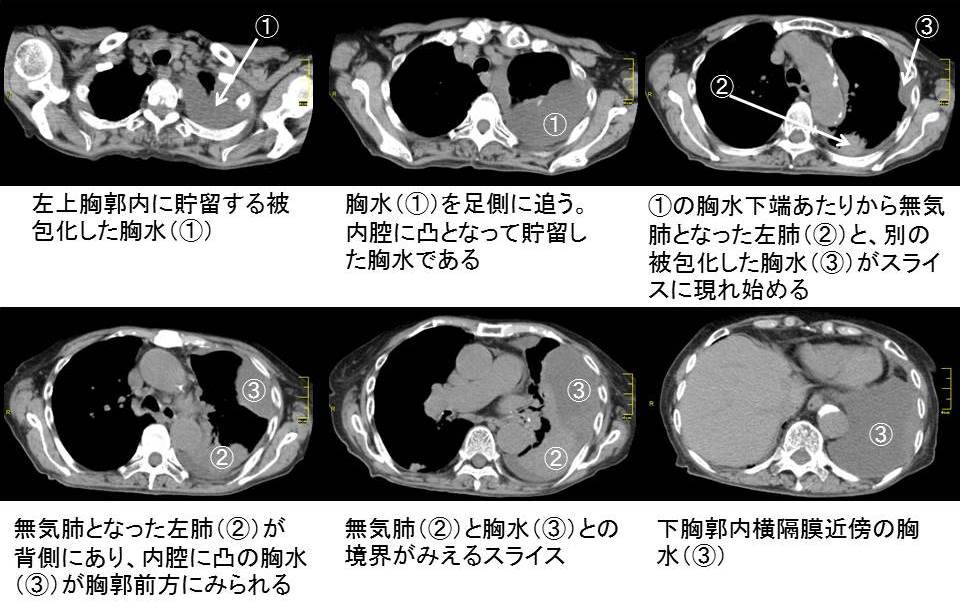
図2:左胸郭内に多房性の胸水貯留、内腔に凸となっており、膿胸と考えられる。
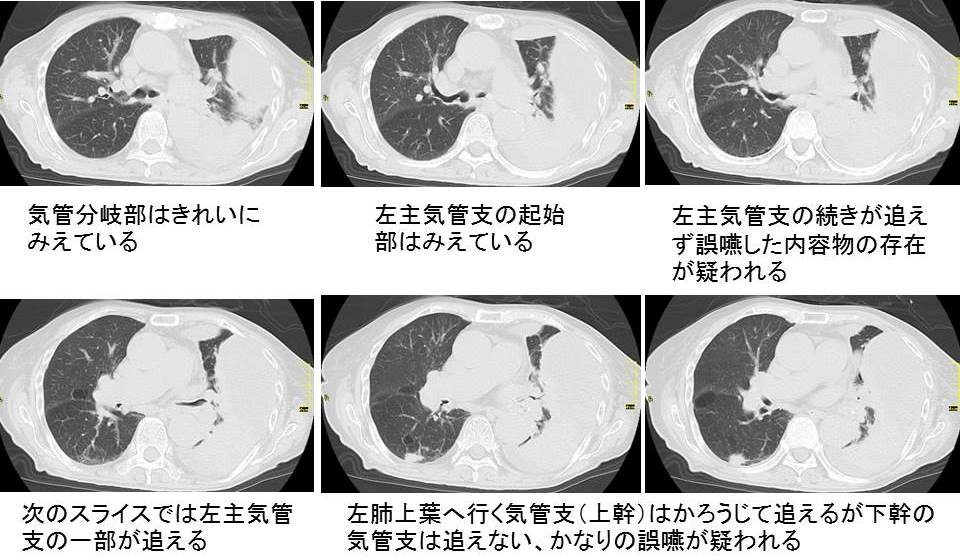
図3:左主気管支、気管支下幹以降に広範な誤嚥物の流入が疑われる。
膿胸とは、胸腔内に膿性浸出液が貯留した状態をいい、発症から3ヶ月を急性膿胸、3ヶ月以降のものを慢性膿胸と分類されているが、実際は、最初の4週間ぐらいは浸出液が産生されてくる滲出期があり、その後、膿は器質化してくるので、最初この滲出期を臨床的には急性と考えて、この時期のうちに胸腔ドレナージと適切な抗生剤投与を行い、それでも慢性期に入って残ってくる場合や、急性期に内科的治療が困難であった場合、などには必要に応じて外科対応することも重要である。ここに肺炎に随伴して生じる胸水の鑑別について図4に提示する。
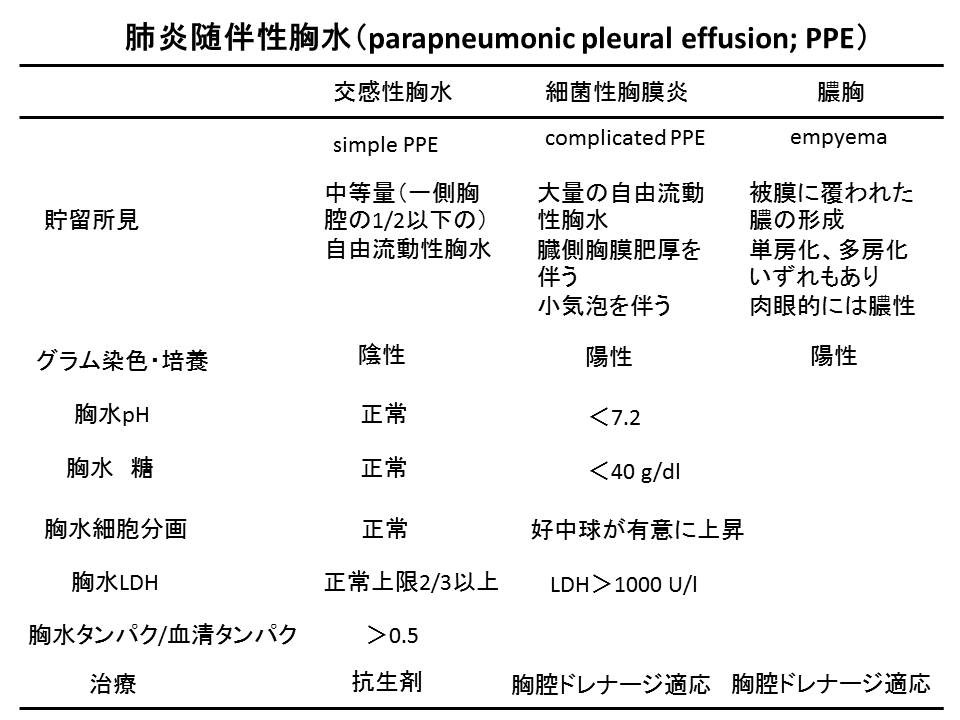
図4:肺炎随伴性胸水の鑑別。
肺炎随伴性胸水(parapneumonic pleural effusion;PPE)は交感性胸水(simple PPEまたはuncomplicated PPE)、細菌性胸水(complicated PPE)、膿胸(empyema)に分類される。Simple (uncomplicated )PPEは胸膜をこえて胸腔内に肺炎の炎症が波及した状態である。肺間質の浸出液と好中球が胸腔内に漏出してくる。さらにこれがcomplicated PPEになると、細菌も胸腔内に出現してくる状態である。これがさらに進んだ状態が膿胸である。この状態ではGram染色でも菌を確認できるか、あるいは肉眼的に胸水が膿性であることが確認できる状態となったものである。必ずしも培養結果が陽性となることを必要としていない。その理由は、特に誤嚥性肺炎の起炎菌になりやすい口腔内常在菌は嫌気性菌が多く、嫌気性菌は培養されにくいこと、あるいは、経験的治療ですでに抗菌薬が開始されているので培養されにくいこと、などが挙げられる。
膿胸の臨床的な予後予測因子としては、BUN、年齢、膿性か非膿性か、院内感染かどうか、栄養(Alb値)、が知られており、これらをRAPIDスコア (renal, age, purulence, infection source, and dietary factors)という。しかしそもそもこれを知っている医師は少ないだろう。しかも今回の問題は、2018年度の認定医試験を参考にして作問したが、実際に出題された問題は、現病歴、現症、検査結果、胸部レ線とCT(1画像ずつ)が提示され、今回の選択肢と同じものの中から、予後不良因子でないものを選ばせる問題だった。出題者がどのような意図でこれを出題したのか考える。これはおそらく、胸水が交感性胸水(simple PPE)→細菌性胸水(complicated PPE)→膿胸(empyema)と進むにつれて重篤となるわけであり、図4の右側により近い因子がどれか、そうでないものがどれか、というように考えればよい。つまり、胸腔内に菌が存在するようになると胸水中の好中球(通常>25000)は当然増えてくる。そうした好中球が崩壊することによって胸水中のLDHが増加(通常>1000)する。また、菌や好中球が嫌気的に糖を利用することにより乳酸や炭酸ガスが発生しアシドーシスになるため、胸水中の糖が低下し(通常<40mg/dl)、pHが低下(通常<7.2)する。特にpH<7.20の場合を、胸腔ドレナージの適応基準とするべきとの報告も出ている。このように考えると、pHが7.40以上というと、交感性胸水が疑われ、細菌性胸水や膿胸の可能性自体が低くなってくる。このようにして、たとえRAPIDスコアを知らなくても、胸水が膿性である場合には、胸水検査でどうなるはず、と言った知識をもとに選択できるかどうかを試された問題であったものと思われた。
解答:(e)
実際の症例では
胸腔ドレナージをさっそく施行した。胸水は淡黄色混濁、比重1.030、pH 6.5、タンパク4.1 g/dL、糖<10 mg/dL、リバルタ(+)、細胞数 30211/視野(好中球1%、リンパ球80%、マクロファージ9%)、一般細菌検査では塗沫検鏡でグラム陽性球菌の貪食像あり。しかし、培養では菌は増殖せず。抗酸菌、塗抹、培養とも陰性。一方喀痰検体は白血球>25/視野、扁平上皮<10/視野、Geckler分類 5、M&J P3)塗沫検鏡で貪食像はないがグラム陽性球菌検出、培養でα-Streptococcus、抗酸菌は塗抹、培養とも陰性だった。以上より、胸水の塗沫検鏡で検出されたグラム陽性球菌はα-Streptococcus(溶血性連鎖球菌)と考えられた。また誤嚥性肺炎が背景にあるものと考えられ、嫌気性菌もカバーするべきと考えて、結局、広域ペニシリンであるアンピシリン/スルバクタムを投与するとともに、最初は絶飲食としたが、嚥下機能評価のうえで、食形態を考慮して経口摂取を再開していった。

