発熱、頭痛、悪心で即日入院
問題66
44歳の男性が発熱、頭痛、悪心を主訴に救急受診された。
現病歴:2日前夕刻より発熱、咽頭痛が出現し、20時に39℃となった。昨日近医受診され、アセトアミノフェン内服で一旦解熱した。しかし本日、再び38℃の発熱が出現し、頭痛もあらわれ、悪心なども起こってきたため当院救急受診。
既往歴:特記事項なし。
現症:意識レベルJCS Ⅰ-1(時折、話のつじつまが合わない)、傾眠傾向あり。血圧 114/56 mmHg、脈拍 98/分、整。体温 38.0℃、Spo2 99%、呼吸数24/分。皮膚、可視粘膜に貧血・黄疸を認めず。顔面や耳介周囲に皮疹なし。頸静脈怒張を認めない。表在リンパ節触知せず。肺野は両側清、病的心雑音聴取せず。腹部は平坦、軟、圧痛なし。腫瘤触知せず。下肢に浮腫なし。瞳孔左右同大、対光反射正常。活気はない。呂律障害なし。独歩で来院され明らかな麻痺はない。項部硬直あり。Kernig sign陽性。
検査所見:血液所見:白血球12200/μL(好中球97.0%、リンパ球2.0%、単球1.0%)、赤血球443万/μL、Hb 15.4 g/dL、Hct 44.5%、血小板19.3万/μL。血液生化学所見: AST 95 U/L、ALT 70 U/L、LDH 441 U/L、BUN 24 mg/dL、Cr 1.05 mg/dL、CRP 31.15 mg/dL。
髄液所見を示す。
肉眼的に水様微濁、比重1.006、pH 8.0、髄液細胞数 84/μl(単核球39%、多核球61%)、ノンネアペルト反応(2+)、パンディ反応(3+)、トリプトファン反応(-)、髄液タンパク 237 mg/dl、髄液糖 4 mg/dl、髄液Cl 116 mEq/l、髄液圧 初圧380 mmH2O。
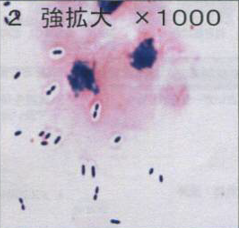
髄液Gram染色像を示す。
(1) 適切な抗菌薬はどれか。1つ選べ。
(a)セフトリアキソン
(b)アジスロマイシン
(c)レボフロキサシン
(d)セフォチアム
(e)アミカシン
(2) 抗菌薬と併用することが推奨されている薬剤はどれか。
(a)免疫グロブリン製剤
(b)副腎皮質ステロイド
(c)アシクロビル
(d)G-CSF製剤
(e)アルブミン製剤
解説(オリジナルは『Dr. Tomの内科症例検討道場』にはないが院内で行った内科症例検討道場で症例218として扱ったもの)
高熱、頭痛、悪心、話のつじつまが合わない、などの症状があり、理学所見上、項部硬直があってKernig sign陽性であり、髄膜炎や髄膜脳炎を疑う状況である。頭部CTでは、右上顎洞内に液体貯留が疑われ、副鼻腔炎の所見である(図1)。副鼻腔炎の原因として最も多いのは細菌感染である。血液検査をみてもWBC、CRPともかなり上昇しており、一元的に考えると副鼻腔炎から血行性に細菌性髄膜炎が生じたと考えられる。今回の髄液のGram染色では、グラム陽性の双球菌が観察され、肺炎球菌Streptococcus pneumoniaeと診断できる。
細菌性髄膜炎の治療ガイドラインにのっとり、最初、細菌が同定され感受性の結果も判明するまでの間は、易感染性のない患者に対する経験的治療として髄液移行性の良好なカルバペネム系抗生剤(50歳未満の場合)や第3セフェム系抗生剤(50歳以上の場合)が選択される。しかしGram染色がすぐに可能な施設では、今回の問題文のように塗沫検鏡で肺炎球菌と判明した時点で、第1選択薬は第3セフェム系抗生剤(+バンコマイシン)で、第2選択薬はカルバペネム系抗生剤となる。その後、ペニシリンG感受性がある場合、髄液移行性も良好なペニシリンGまたはアンピシリンへとde-escalationされ、もしペニシリンG耐性である場合は、セフトリアキソン感受性があれば第3セフェム系抗生剤へ、セフトリアキソン耐性であれば、第3セフェム系抗生剤+バンコマイシンへと変更する。
殺菌的抗生剤により細菌性髄膜炎を治療すると、細菌の壁産物が髄液中に放出され、これが各種炎症性サイトカインの放出をうながして予後不良の原因となる。一方、副腎皮質ステロイド薬には抗炎症作用があり、こうした各種炎症性サイトカインの放出を抑制するため、特に肺炎球菌性髄膜炎に関しては抗菌薬投与前に、最初の2~4日間の投与が推奨されている。しかし、他の細菌性髄膜炎の場合のステロイド併用効果についてはっきりしたエビデンスはない。インフルエンザ桿菌や髄膜炎菌に対しては使用を考慮してもよいが、ブドウ球菌の場合は推奨されていない。
解答:(1)(a)、(2)(b)
実際の症例では
血液培養検査は2セット施行し、すぐには結果が判明しなかったが、最終的には髄液検体も含めていずれも肺炎球菌Streptococcus pneumoniae(penicillinase-sensitive streptococcus pneumoniae; PSSP)と判明した。塗沫の結果がすぐには判明しなかったため最初は経験的治療としてメロペネム(MEPM; メロペネム®)2 g×3回(8時間ごと)/日をすみやかに開始するとともに最初の4日間はデキサメタゾン(デキサート®)9.9 mg×3回(8時間ごと、抗生剤投与直前に)を併用した。入院当初はDICの診断基準を満たすため、トロンボモジュリンα(リコモジュリン®)も併用した。髄液細菌培養の結果、PSSPであると判明したのちは、髄液移行性良好で本菌に感受性もよいアミノペニシリン系であるアンピシリン(ABPC;ビクシリン®)2 g×6回(4時間ごと)にde-escalationした。また当初からみられていた副鼻腔炎の所見は、入院12日目のCTで消失していた。
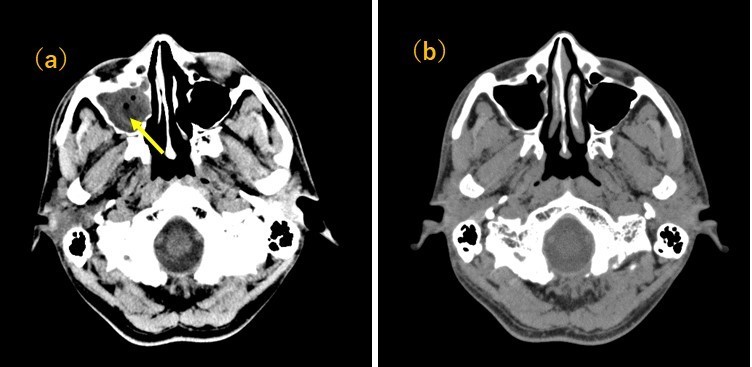
図1:頭部単純CT。(a)は入院時。右上顎洞内に浸出液の貯留が認められる(黄矢印)。副鼻腔炎の所見である。(b)入院12日目。抗生剤治療により浸出液は消失している。
また今回は提示していなかったが、受診当初より実際の症例では難聴がみられていた。細菌性髄膜炎に伴う難聴は、報告者により差があるが2~30%の頻度(著明な障害は14%、症状がなくても聴力検査をすると50%の頻度で聴覚障害ありとの報告もある)で生じる。明らかにウイルス性髄膜炎よりも頻度が高いことが報告されており、特に今回のように肺炎球菌による髄膜炎に頻度が高いことも知られており、髄膜から肺炎球菌や好中球が蝸牛へ直接浸潤し、蝸牛神経炎を起こし、炎症性サイトカイン、細胞障害性メディエーターの関与が考えられている。細菌の中でも肺炎球菌については本菌が産生するpneumolysinという物質が関与するという報告もある。小児では、難聴は発育にも影響を与えるとされている。難聴の予後が悪いとされる症例では著明な髄液糖濃度の低下が報告されており、本症例でも最初の髄液所見で4 mg/dLと著明な低下が認められている。難聴が回復される症例も報告されているが、一般的に髄膜炎に伴う難聴は不可逆的で、回復困難なものが多い。細菌性髄膜炎に対するステロイド投与は難聴の予防に有効であるとの報告もあり、実際、細菌性髄膜炎の治療ガイドラインでも肺炎球菌の場合は抗生剤の大量投与に併用してデキサメタゾンの4日間投与を推奨しており、今回の症例も、この指針に準拠して治療早期からデキサメタゾン投与を開始していた。今回の症例では、入院時には筆談を要するほどの難聴が、少し聞こえづらい様子はあるが一応普通の会話が可能な程度にまで改善をみせた。

