大量胸水の原因は?
問題105
患者:78歳、男性。
主訴:胸水貯留の精査希望。
既往歴:2型糖尿病、甲状腺機能低下症、慢性心不全との診断で加療中。現在処方中の薬物はトラセミド(トラセミド®)8 mg 1錠/日、トリクロルメチアジド(フルイトラン®)0.5 mg 1錠/日、スピロノラクトン(スピロノラクトン®)25 mg 1錠/日、ビルダグリプチン(エクア®)2錠/日、カナグリフロジン(カナグル®)100 mg 1錠/日、メトホルミン(メトグルコ®)250 mg 4錠/日、レボチロキシン(チラーヂンS®)50μg 1錠/日。
現病歴:14週間前より顔面浮腫を自覚していた。12週間前より歩行時の息切れが出現。近医受診され、頚静脈怒張、両側下腿浮腫、両側胸水が認められたため心不全として利尿薬などを処方されていた。浮腫、胸水とも幾分改善したが、胸水が再度増加傾向となり当院入院となった。
現症:意識清明。身長157.1 cm、体重40 kg、血圧110/75 mmHg、脈拍80/分、体温36.8℃、SpO2 96%。眼瞼結膜に貧血なし、眼球結膜に黄疸なし。頚部リンパ節触知せず、頚静脈怒張あり。右下肺野で呼吸音の低下、心音は整、病的雑音聴取せず。腹部平坦、軟、腸蠕動正常、圧痛なし。両側下腿浮腫あり。
血液生化学検査所見
白血球 3700/μL、赤血球 393万/μL、Hb 17.1 g/dL、Hct 49.8%、血小板 12.5万/μL、血沈 5 mm/h、CRP 0.20 mg/dL、LDH 287 U/L、AST 27 U/L、ALT 21 U/L、ALP 228 U/L(基準110~360)、γ-GTP 83 U/L、T-Bil 1.7 mg/dL、T-P 7.2 g/dL、Alb 3.2 g/dL、AMY 54 U/L、CPK 78 U/L、BUN 18 mg/dL、Cr 0.65 mg/dL、Na 135 mEq/L、K 3.3 mEq/L、CL 111 mEq/L、Ca 8.9 mg/dL、BS 138 mg/dL、TSH 9.669μIU/mL(基準0.610~4.230)、FT3 1.1 pg/mL(基準2.14~4.09)、FT4 1.69 ng/dL(基準0.88~1.50)、BNP 378.8 pg/mL。
胸水所見
外観 黄色透明、比重1.017、pH 8.0、細胞数295/μL(好中球2%、リンパ球96%、中飛細胞1%、マクロファージ1%)、リバルタ反応(-)、蛋白2.1 g/dL、糖252 mg/dL、LDH 91 U/L、ADA 9.2 U/L
一般細菌、抗酸菌培養は陰性、結核菌PCRも陰性
細胞診は悪性細胞を検出せず
心エコー

表1:心エコー所見のまとめ
胸部CT画像
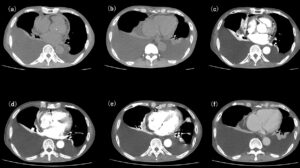
腹部CT(a)(b)単純、(c)~(e)造影動脈相、(f)造影平衡相。この画像には提示していないが、上大静脈の閉塞、大動脈の解離、見える範囲の肺野にCOPDの所見や腫瘍性病変などはなかった。
左室圧波形
問題
疑わしい疾患はどれか。ひとつ選べ。
(a)癌性胸膜炎
(b)左心不全
(c)結核性胸膜炎
(d)収縮性心膜炎
(e)拡張型心筋症
解説
今回の症例は2つの方向から考える。ひとつは胸水の鑑別診断という視点、もうひとつは患者の症状から臨床推論する視点である。まず胸水の鑑別診断においてはLightの基準が有名である。これは、1)蛋白の胸水/血清比>0.5、2)LDHの胸水/血清比>0.6、3)胸水LDH>血清LDH正常上限値の2/3以上。このうち全てあてはまらない場合は漏出性胸水、いずれか1つでも満たす場合は滲出性胸水というものである。全てあてはまらない場合は確かに漏出性としてよいと思われるが、部分的にしかあてはまらない場合は、総合的に診断するべきである。その補助基準として、血清Alb-胸水Alb≧1.2 mg/dLの場合は、たとえLightの基準が1つだけあてはまっているとしても漏出性の可能性が高くなるといわれている。またLightの基準がまだ出されていない以前は、簡易の指標として比重≦1.015の場合は漏出性、≧1.018の場合は滲出性、またリバルタ反応が陽性であれば滲出性が疑われる、というものが使用されていたが、現在でも十分参考になる。また胸水の糖<30 mg/dLというかなり低い値であった場合や、pH<7.2のようなかなり酸性に傾いていた場合は感染性の場合であれば膿胸、非感染性であれば慢性関節リウマチなど膠原病に伴う胸水を考える。今回の症例では、1)蛋白の胸水/血清比は2.1/7.2=0.29であてはまらず、2)LDHの胸水/血清比は91/287=0.32であてはまらず、3)胸水LDH 91 U/Lで血清LDHの正常上限である245 U/Lの2/3以上ないため、これもあてはまらない。さらにリバルタ反応も陰性である。また、今回はすでに利尿薬が投与されており、この場合は、胸水の比重も高くなってしまうため、一見滲出性の検査所見になることもあるが、それでもなおこのデータなので、間違いなく漏出性胸水といえる。そこで漏出性胸水をきたす疾患を考えていかなければならない。
そもそも病態生理学的に胸水は、1)静水圧の上昇、2)透過性の亢進、3)血漿浸透圧の低下(主に低アルブミン血症)、4)血管、リンパ管からの漏出、に分けられる。主たる原因としては、例えば肺炎随伴性胸水の場合は、肺炎によって膜透過性が亢進するため肺から胸腔へと水分が移行するし、純粋なうっ血性心不全では静水圧の上昇により胸水が貯留する。病態としてはこれらのいずれか、あるいは複数の機序が重なって胸水が生じるはずであるが、胸水の原因となる疾患となると多岐にわたる。

表1:胸水の原因となるさまざまな疾患。肺血栓塞栓症、大動脈解離、粘液水腫については漏出性、滲出性いずれもとりうる。
このように胸水の原因となる疾患は多岐にわたるが、今回の症例ではまず漏出性であることで、かなり疾患はしぼられ、血液生化学検査からは、肝硬変、低アルブミン血症、ネフローゼ症候群、粘液水腫は否定的、造影CT画像所見から肺血栓塞栓症、大動脈解離、上大静脈症候群は否定的、男性なのでMeigs症候群やOHSSは消える。心エコーの結果は、駆出率83.1%と左心機能が保たれていそうであり左心不全は否定的、ということになれば残ってくるのは、右心不全や収縮性心膜炎ぐらいになる。
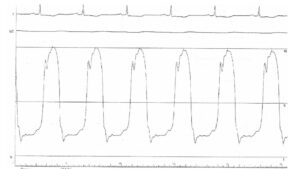
理学所見から明らかなように、本患者は右心不全症状を呈している。心エコーでは右房拡大、下大静脈拡大と呼吸性変動の消失がみられている。右心不全は多くの場合、左心不全と一緒に起こってくるが、左心不全の所見がない。では純粋な右心不全かというと、三尖弁や肺動脈弁には異常なく、造影CTで肺塞栓の所見なく、COPDのような肺高血圧が起こるような病態ではない。このような場合にこそ拡張不全が病態の本質である収縮性心膜炎を疑いたい。そこで、心臓カテーテル検査による圧測定波形をみると、収縮性心膜炎に特徴的な拡張期のdip and plateauを呈する典型的な所見が認められる(図1)。収縮性心膜炎では、拡張早期には拡張は正常通り行えて、心室圧は急激に下降するが(dip)、拡張中期に血液がある程度心室に流入すると心室壁が硬化していることによりそれ以上は広がりにくく、内圧はそれ以上上昇しない(plateau)。そして収縮期に一気に上昇する。また硬化した心膜によって右室、左室とも伸展が障害されるため、右房、右室、左房、左室の拡張期圧が上昇し、かつ等圧となるが、今回の症例でも拡張期の右室圧と左室圧はほとんど等圧となっている(図2)。
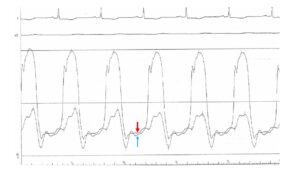
図1:左室圧波形。収縮性心膜炎に特徴的な拡張期のdip and plateauを認める。
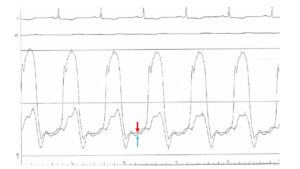
図2:拡張期における左室圧波形(赤矢印)と右室圧波形(青矢印)はほぼ重なっており、圧差は5 mmHg未満である。
解答 (d)
実際の症例では
実際の胸腹部CT画像(図3)をみると、右優位の両側大量胸水が認められ、ダグラス窩には腹水がみられる。また上大静脈、下大静脈が拡張しており、右房も拡大していることから、やはり右心不全ですべて説明できそうな所見である。
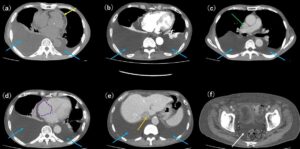
図3:胸腹部CT画像。(a)単純、(b)動脈相、(c)~(f)静脈相。(a)~(e)には右優位の両側大量胸水が認められる(青矢印)。(f)ダグラス窩には腹水がみられる(白矢印)。今回の症例では心膜には石灰化は認められない(黄矢印)。(c)では上大静脈(緑矢印)、(e)では下大静脈(橙色矢印)が拡張していることから右心不全の状態が示唆される。
まず通常の心エコーでビジュアル化されるデータは主に左室の収縮能を中心にしたものであり、従来、心不全の妥当な指標は左室からの駆出率(EF;ejection fraction)ぐらいしかなかった。しかし近年になって、EFが全く問題ないにもかかわらず。心不全になる患者が数多くいることが判明し、そのような人たちには共通して左室の拡張機能が低下していることが指摘されるようになった。この拡張機能をうまく表す指標としてこれまで考案されたのがE/A比やe’(イープライムと読む)、E/e’(イーバーイープライムと読む)である。このうち左室拡張期の僧帽弁輪の動きの速さであるe’は中隔側や側壁で測定され、中隔側でのe’をsepatal e’、側壁でのe’をlateral e’とした場合、一般的には収縮性心膜炎では、sepatal e’は正常を保っていてlateral e’の低下、つまり左室側壁の拡張障害がみられseptal e’/lateral e’の比が増加することが報告されているが、実際は、側壁は中隔側と比べてエコーで描出しにくく、やはり心臓カテーテルによる圧波形をみるのが確実である。
その後、利尿剤などの反応などをしばらくみながら、心臓血管外科に待機的に心膜剥離術を依頼し、最終的に施行いただいた。なお本症は拘束型心筋症との鑑別が問題にあがるが、手術で提出された心膜組織には線維化が認められ、心膜剥離術のあとはdip and plateauは消失するなど、収縮性心膜炎で矛盾はなかった。
また典型的な画像所見として、心膜石灰化像が提示される場合が多い。しかし実際、心膜石灰化が認められる頻度は30%に満たないとも報告されていて、実臨床では石灰化にこだわりすぎない方がよい。今回も石灰化はみられず、特徴的なCT画像所見は見られていない。手術時に提出された心膜にも線維化が認められたが石灰化はなかった。

