透析患者の血糖管理
問題34
71歳の男性。約20年前から他院で糖尿病を指摘され加療されている。5年前から糖尿病性腎症のため血液透析週3回通院中であった。4ヶ月前他院で冠動脈ステント留置術施行。本人は食事療法をしっかり心がけており、運動は冠動脈ステント術後ということもあり散歩程度で可能な限り行っている。以下の図に示すように、経口血糖降下薬で加療されていたが、薬物減量後、データの悪化がみられたため当院照会受診となった。眼底検査では単純網膜症を指摘されている。低血糖症状は認めない。
家族歴:糖尿病の家族歴なし。
検査所見:血液所見:白血球4900/μL、赤血球337万/μL、Hb 10.0 g/dL、Hct 32.7%、血小板22.8万/μL、血液生化学所見:BUN 36 mg/dl、Creat 6.25 mg/dl、HbA1c 6.4%、グリコアルブミン24.2%(基準11.0~16.0)、早朝空腹時血糖 144 mg/dl、免疫血清検査所見:抗GAD抗体 陰性、早朝空腹時血中C-peptide 11.99 ng/ml
前医でのデータの推移を示す。
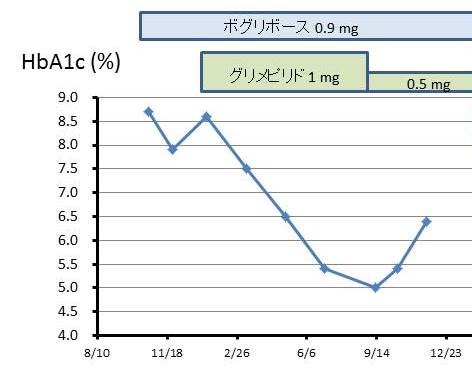
血糖コントロールの目的での今後の対応として適切なものはどれか。
(a)DPP-4阻害薬の導入
(b)SGLT-2阻害薬の導入
(c)ビグアナイド薬の導入
(d)グリメピリドを1 mg/日に戻す
(e)経過観察
(類題 2016年認定内科医試験、2016年総合内科専門医試験)
解説:(オリジナルは『Dr. Tomの内科症例検討道場』第3版の症例80)
慢性透析施行中の血糖値が安定しない糖尿病患者の問題である。まず血糖コントロールの基本は、食事療法と運動療法であることはいうまでもないが、それについては患者なりにがんばっておられる状況での薬物療法の考え方が問われている。
インスリンは一部腎臓でも分解されるため、腎機能の廃絶した本症例のような透析患者においてはインスリンの代謝・排泄が遅延するため、また経口血糖降下薬の代謝・排泄も遅延するため、容易に低血糖を生じる。このことを考慮して薬物作用機序を考える。まず経口血糖降下薬のうちスルホニル尿素(SU)薬はインスリン分泌を促進させるが、一度低血糖が生じると遷延するという遷延性低血糖を呈することも多いため、透析患者では使用禁忌となっている。またわが国では、SU薬の他、ビグアナイド薬、チアゾリジン薬も重篤な腎機能障害時には禁忌とされている。さらに速効型インスリン分泌促進薬のうちナテグリニド(スターシス®、ファステック®)は代謝産物が血糖降下作用を有し、それが腎臓より排泄されるため、透析患者においては低血糖の頻度が高くなり禁忌となっており、使うとすればミチグリニド(グルファスト®)とレパグリニド(シュアポスト®)である。DPP-4阻害剤のうち、透析患者への使用に際して減量投与が推奨されているものとして、シタグリプチン(グラクティブ®、ジャヌビア®)は1回12.5 mg、1日1回(最大25 mg)、ビルダグリプチン(エクア®)は1回50 mg、1日1回、アログリプチン(ネシーナ®)は1回6.25 mg、1日1回、アナグリプチン(スイニー®)は1回100 mg、1日1回、がある。またリナグリプチン(トラゼンタ®)とテネリグリプチン(テネリア®)は通常量で使用可能である(以上表1にまとめた)。SGLT2阻害薬は、近位尿細管での糖の再吸収を抑制するため、腎機能が低下している患者に対しては血糖降下作用を目的とする場合はよい適応とはいえないが、腎保護作用、心不全治療などの目的で適応拡大され使用されている。一方、本症例では内因性インスリンの指標とされる空腹時血中C-peptideが高値を示しているが、これは腎で代謝され尿中に排泄されるため、腎機能低下時にはインスリン分泌能の多寡の判定ではなく、単にインスリン分泌が廃絶しているかどうかの指標ぐらいに留めておくべきとされている。今回の場合は、腎機能が廃絶しているわりにインスリンの分泌は一応まだ保たれている患者であると考えられる。その意味で、たとえ速効性にせよインスリン分泌をさらに促進する薬物よりも、透析患者でも使用できる他の系統の薬でもう少し血糖値がおちついてこないか経過をみたい。そうなるとDPP-4阻害薬あたりが適切ではないかということになる。
①DPP-4阻害薬のうち以下のもの
ビルダグリプチン(エクア®、透析患者に1回50 mg、1日1回で使用可能)
アログリプチン(ネシーナ®、透析患者では1回6.25 mg、1日1回で使用可能
アナグリプチン(スイニー®)透析患者では1回100 mg、1日1回で使用可能
リナグリプチン(トラゼンタ®)
テネリグリプチン(テネリア®)
②α-グルコシダーゼ阻害薬
すべて使用可能
③速効性インスリン分泌促進薬のうち以下のもの
ミチグリニド(グルファスト®)
レパグリニド(シュアポスト®)
表1:高度腎機能低下時に使用可能な経口血糖降下薬
次に目標値が問題である。糖尿病の血糖コントロール指標として一般的には過去1~2か月の平均血糖値を反映するHbA1cが用いられる。このHbA1cに影響する因子として赤血球寿命がある。Hbが血中に長くとどまっているとHbの糖化反応がおこる確率は増加するが、赤血球寿命が短縮すると糖化されたHb(グリコヘモグロビン)の割合も低くなるため、実際の血糖値に比べてHbA1cの値は低くでてしまう。維持透析の患者においては、人工透析の回路内への残血や溶血による赤血球破壊などによって、赤血球の寿命が短縮され、糖化ヘモグロビンの割合が減ること、さらには腎性貧血のためのエリスロポエチン製剤投与などの影響によりHbA1cが実際の血糖コントロール状態より低値となる。このためHbA1cは参考程度に用いるべきとされている。一方、グリコアルブミン(GA)は過去2週間の平均血糖値を反映するが、赤血球寿命やエリスロポエチン製剤の影響を受けないため透析患者での血糖コントロールの指標とすることが推奨されており、今回のように低血糖症状がない場合は20.0%未満が管理目標とされている。ただし、心血管イベントの既往がある患者で低血糖傾向のある場合は、24.0%未満を暫定的目標値とし、今後のエビデンスの蓄積を待ち確定値を設定するとしている。もちろん、経口薬でこのようなコントロールが困難であれば、超速効型インスリンの投与を行うことも必要である。
解答:(a)
実際の症例では
主治医は、透析患者に禁忌であるSU薬を中止、また最初から投与されていたα-グルコシダーゼ阻害薬は禁忌ではないが、今回の症例では効いていない印象があったため中止した。照会された時点でまずGAを測定したところ24.2%と高値であり、低血糖症状もなかったため20%を目標として、内服薬はビルダグリプチン50 mg 1錠/日で経過をみたところ図1のように20%未満となり、低血糖症状も出現せず経過良好となった(図1)。
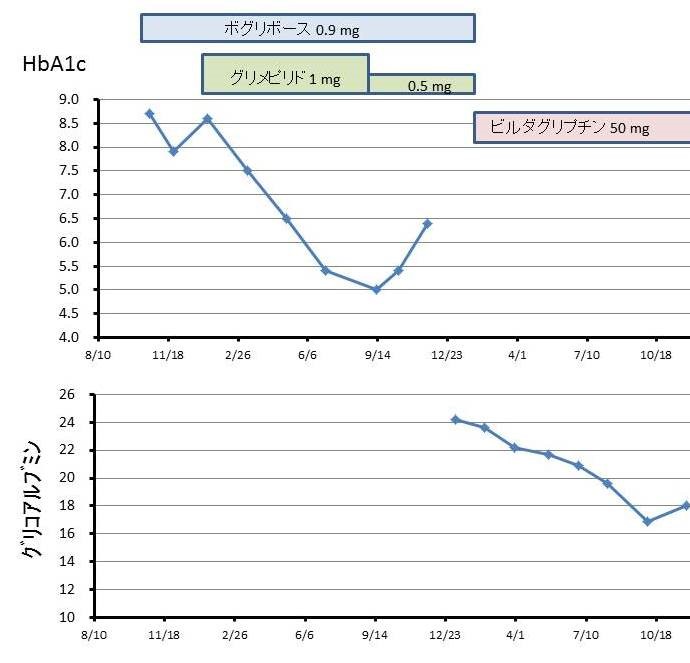
図1:血糖コントロールの推移

