食欲不振と悪心で
問題71
43歳の女性が悪心を主訴に救急受診した。
現病歴:約2か月前から食欲が低下していた。2日前から悪心が出現していたが、嘔吐はなかった。昨日朝に悪心がとれず、頭痛、ふらつきも出現した。その後も悪心、気分不快が増加し、本日、救急受診された。体重はこの1年で約10 kg増加した。
現症:身長 156 cm、体重 63 kg、血圧110/67 mmHg、脈拍 65/分、体温 36.1℃、Spo2 98%、胸腹部に異常なし。
検査所見:血液所見 白血球4300/μL(好中球43.0%、リンパ球47.0%、単球5.0%、好酸球3.0%、好塩基球2.0%)、赤血球464万/μL、Hb 14.3 g/dL、Hct 38.6%、血小板 16.8万/μL、血液尿生化学所見:BUN 8 mg/dL、Cr 0.62 mg/dL、Na 118 mEq/L、K 3.6 mEq/L、Cl 89 mEq/L、FBS 86 mg/dL、CRP 2.15 mg/dL。内分泌検査:ACTH 3.6 pg/mL(基準値7.2~63.3)、TSH 0.827 μIU/mL(基準値0.390~4.010)、FT3 1.8 pg/mL(基準値2.2~4.1)、FT4 0.44 ng/dL(基準値0.83~1.71)、PRL<0.3 ng/mL(基準値3.5~32.7)、コルチゾール4.2 μg/dL(基準値4.5~21.1)、GH <0.03 ng/mL(基準値0.28~1.64)、バゾプレシン <0.3 pg/mL(基準値0.3~3.5)
下垂体には無機能の腫瘍が指摘されている。
(1) 最も考えられる病態はどれか。1つ選べ。
(a)下垂体機能低下症
(b)神経性食欲不振症
(c)SIADH
(d)Addison病
(e)橋本病
(2) 次に行うべき検査はどれか。
(a)グルカゴン負荷試験
(b)メトクロプラミド負荷試験
(c)ACTH負荷試験
(d)CRH負荷試験
(e)ブドウ糖負荷試験
(3) ブドウ糖を含む適切な輸液をしたのち、次に使用するべき治療薬はどれか。1つ選べ。
(a)スピロノラクトン
(b)リオチロニン
(c)ヒドロコルチゾン
(d)レボチロキシン
(e)トルバプタン(バゾプレシンV2受容体拮抗薬)
解説(オリジナルは『Dr. Tomの内科症例検討道場』第3版の症例57)
2か月前から食欲不振、2日前から悪心、1年前より10 kg体重増加、という症状と、下垂体にホルモン産生のない何らかの腫瘍が占拠している、という情報、さらには一般的な血液検査で118 mEq/Lという著明な低Na血症がみられていることをもとに病態を考える。この下垂体腫瘍が何らかの内分泌異常を起こして低Na血症を生じているとすれば、これほどまでに血清Naが低下すれば、食欲不振や悪心は説明できるだろうと考える。そこで内分泌検査の結果をみると、下垂体前葉ホルモンのうち、GH、ACTH、PRLはすべて低下しており、TSHもFT3、FT4の低下に反応した上昇がみられず、正常の分泌が維持されていない。さらに、やや徐脈の傾向があることと、体重増加があることなどは、やはり甲状腺機能低下のためと考えられた。ついで副腎についてみていくと、コルチゾールはACTHの低下のためと思われるが低値をとっている。迅速ACTH負荷試験(250 μg)を行い、コルチゾールの正常な分泌増加がみられることを確認しておくべきである。すなわち副腎自体はACTHさえ正常に分泌してくれていれば正常にコルチゾールを産生できることを確認するのである。以上、本症例で最も疑われる病態は、下垂体腫瘍の占拠のため下垂体前葉機能不全があり、それに伴い二次性甲状腺機能低下症、二次性副腎皮質機能低下症が生じて低Na血症となっている可能性が最も考えられる症例であった。ここで治療のポイントは、このように副腎皮質機能低下と甲状腺機能低下が併存する場合、甲状腺ホルモンを先に投与するとコルチゾールの代謝が促進されて急性副腎不全を起こすことがあるため、必ずヒドロコルチゾンの投与を先行させることが治療の注意点である。
選択肢のうち、メトクロプラミド負荷試験は褐色細胞腫、グルカゴン負荷試験は褐色細胞腫、1型糖尿病、成長ホルモン分泌不全症の診断に用いられる試験である。ブドウ糖負荷試験はもちろん耐糖能をみるものである。CRH(corticotropin-releasing hormone)負荷試験は迅速ACTH負荷試験を行ったうえで、コルチゾールの増加反応がなく、下垂体性副腎不全を否定した場合に、原発性副腎不全か視床下部性副腎不全か、の鑑別に行う試験である。
解答:(1)(a)、(2)(c)、(3)(c)
実際の症例では
解説で記載したように、ヒドロコルチゾンの投与を先行させる方針で、まずヒドロコルチゾン(サクシゾン®)100 mg/日を投与すると劇的に悪心、嘔吐は消失し、低Na血症も消失した。その後、コルチゾン(コートン®)50 mg/日の経口投与に変更した。ヒドロコルチゾン投与の5日目からレボチロキシン(チラーヂンS®)の投与も開始した。
では今回提示した下垂体の無機能腫瘍というものが何であったのか。実は、近医産婦人科でプロラクチンを測定される機会があり、6か月前に頭部MRIで下垂体に画像的にも認識できるマクロアデノーマの形態をとる腫瘍があることが判明していた(図1)。プロラクチノーマが疑われて産婦人科近医よりドーパミン作動薬であるカベルゴリン(カバサール®)を毎週0.5 mg投与され、当院脳神経外科で腫瘍の画像をフォローされていた。確かにこの腫瘍からプロラクチンが産生されている可能性はあるが、6か月間カベルゴリンを投与されて今回のプロラクチン値は測定感度未満に低下しているにもかかわらず、腫瘍サイズ自体はほとんど変わっていなかった(図1)。つまりこの腫瘍の大半はプロラクチンを産生していない細胞で構成されていることを示唆する。今後、長期にわたってホルモン補充療法が必要となってくるかもしれないことと、頭痛もあって年齢的にも下垂体腫瘍はこの時点で切除するのがよいのではないかということになり、脳神経外科で手術していただいた。その結果、問題の腫瘍は、トルコ鞍由来の髄膜腫であることが判明した。組織学的には、線維性髄膜腫であった(図2)。そもそも下垂体腫瘍とはトルコ鞍といわれる下垂体が存在している頭蓋底のくぼみの中あるいはその近辺にできる腫瘍の総称であり、下垂体腺腫、ラトケ嚢胞、頭蓋咽頭腫、髄膜腫、神経鞘腫、神経膠腫、転移性腫瘍などがある。このうち 下垂体腺腫、ラトケ嚢胞、頭蓋咽頭腫、髄膜腫が大部分でこれらのほとんどが良性である。
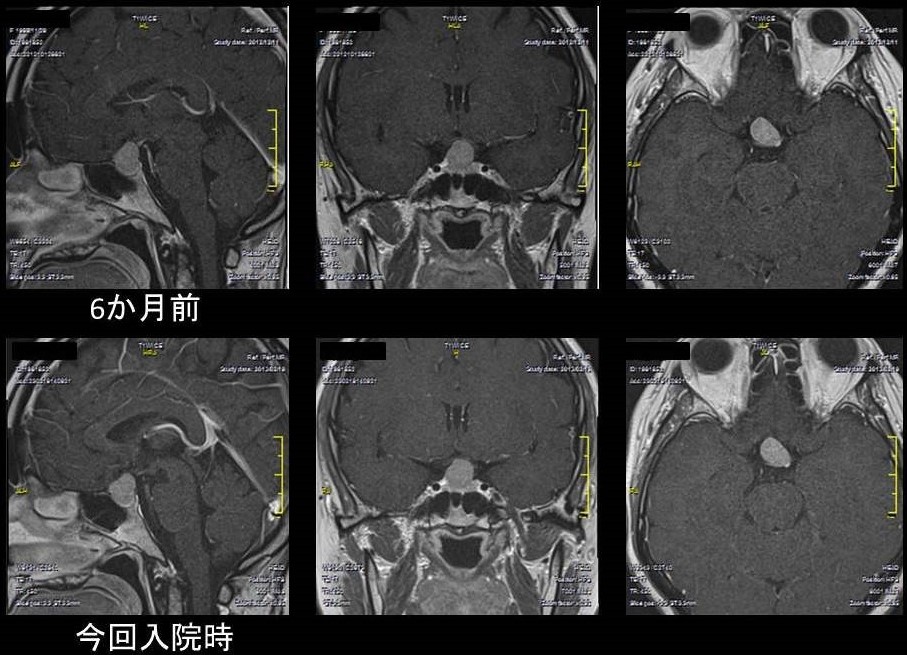
図1:造影頭部MRI。単純MRIのT1強調画像では低信号であったが(ここでは提示していない)著しい造影効果を呈している。6か月前に比べて入院時にプロラクチン値は低下していたが、腫瘍自体の大きさは変化していない。
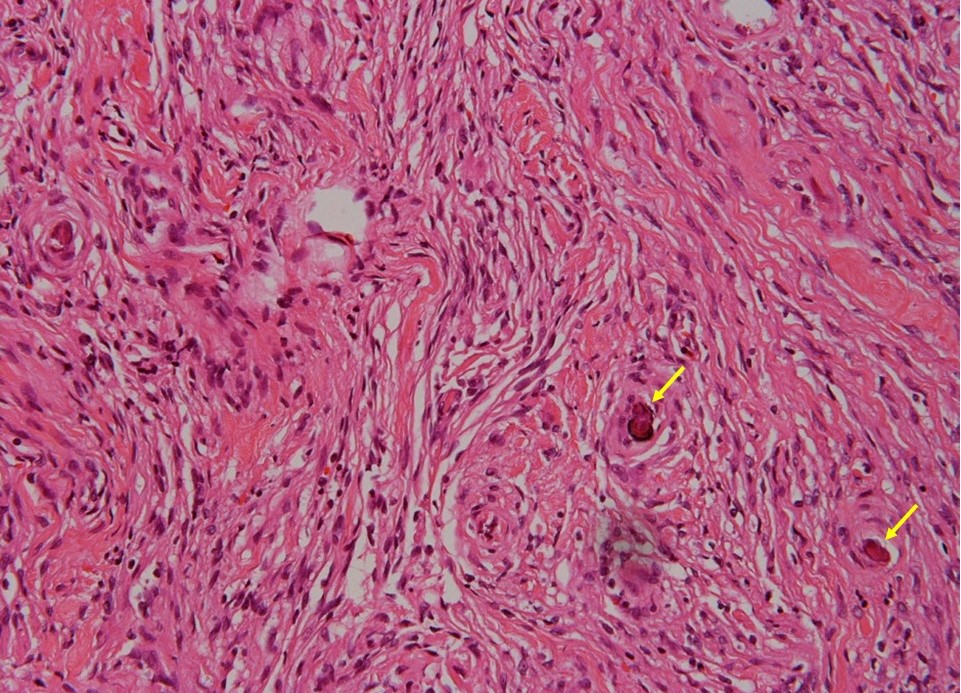
図2:切除された腫瘍組織。線維性髄膜腫である。線維芽細胞に似た紡錘形の髄膜腫細胞の増殖がみられる。髄膜腫細胞の間に好酸性の膠原繊維が多量に形成されている。髄膜腫に特徴的な石灰沈着である砂粒体(psammoma body;黄矢印)が認められる。
最後に、では結論的に、高プロラクチン血症がどういう原因で生じていたかということになる。プロラクチンは、放出抑制因子ドーパミンによって抑制されている。このため視床下部や下垂体でのドーパミン分泌あるいは作用が抑制されると、プロラクチン値は高くなる。以上より、今回の症例は、髄膜腫によって下垂体機能が抑制され、ドーパミン伝達も抑制されていた結果、プロラクチンが上昇していたものと考えられる。またプロラクチンは、thyrotropin-releasing hormone(TRH)によって分泌が促進されるので、原発性甲状腺機能低下症では高プロラクチン血症の原因とされているが、今回の症例にはあてはまらない。プロラクチンを特異的に促進する因子はみつかっていない。

