不穏と痙攣で救急搬送
問題78
61歳の女性。不穏状態と痙攣のため救急要請。
現病歴:1週間前から精神的に不安定となっていた。本日1時間前から不穏状態となり、過換気状態にもなったため救急要請。救急車搬送途中で痙攣が出現した。
現症:意識レベルⅢ-200。血圧196/116 mmHg、脈拍 141/分、体温38.9℃、呼吸24/分、Spo2 99%。到着時には左への共同偏視がみられ、その後、右への共同偏視に変わったりしている。上下肢に小刻みの痙攣を断続的に繰り返し、片側であったり両側であったりしている。歯を食いしばって一過性に無呼吸となったり、「怖い!助けて!」など大声で叫びながら手を天井に向けて仰ぐように動かしたりしている。四肢腱反射に異常を認めず。Babinski反射陰性。項部硬直あり。
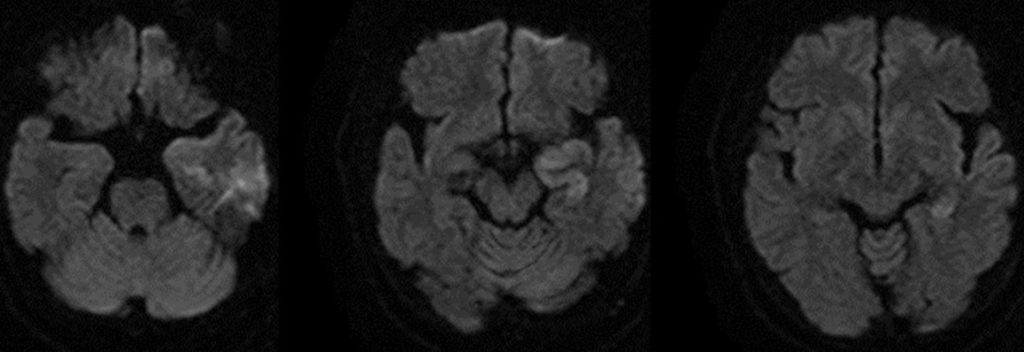
頭部MRI拡散強調画像を示す。
考えられるのはどれか。
(a)結核性髄膜炎
(b)急性散在性脳脊髄炎
(c)単純ヘルペス脳炎
(d)神経ベーチェット病
(e)脳膿瘍
解説(オリジナルは『Dr. Tomの内科症例検討道場』にはないが院内で行った内科症例検討道場で症例316として扱ったもの)
まず高熱と項部硬直があることから髄膜炎や脳炎が疑われる。特に症状からは、一過性のミオクローヌスと思われる痙攣が認められ、側頭葉病変を反映し意識障害が出現する前に人格の変化、異常行動、幻覚など精神症状が先行していること、てんかん発作とともに意識障害が急速に進んできている印象があること、などは単純ヘルペス脳炎に特徴的である。画像的には頭部MRI拡散強調画像で左側頭葉内側中心に高信号域が認められる(図1)。典型的な症例では左右差のある両側側頭葉に病変がみられるが、片側とはいえやはり単純ヘルペス脳炎が最も疑われる。
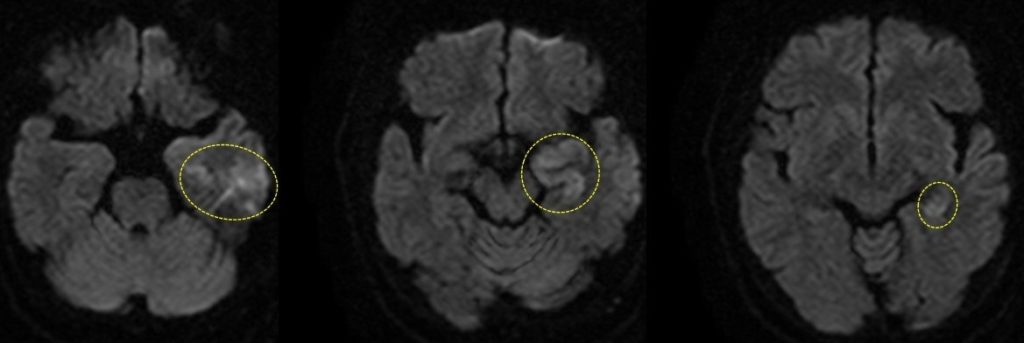
図1:頭部MRI拡散強調画像。左側頭葉内側中心に高信号域を認める。
5
解答:(c)
実際の症例では
ジアゼパム 5mg~2.5 mgの静注を繰り返し、ホスフェニトイン(ホストイン®)の点滴投与などして痙攣に対応し、提示した頭部MRIの結果をうけて髄液検査を施行した。髄液は初圧310 mmH2Oとかなり高く髄膜脳炎の存在を示唆した。色調は淡赤色で混濁なし、pH 8.5、比重1.015、細胞数253/μLで多核球85%、単核球15%、蛋白50 mg/dL、糖90 mg/dl、ADA<2.0 U/L、ノンネアペルト反応 (-)、パンディ反応(-)、トリプトファン反応(-)であった。軽度細胞数が増加し多核球が優位となっている。一般にヘルペスウイルスも含めて無菌性髄膜炎では単核球優位であることが知られているが、発症12時間~24時間では多核球優位のことがある。またこの髄液採取時には血糖値は120 mg/dL前後であったが、髄液糖は90 mg/dLとやや低下がみられた。通常のウイルス性髄膜炎とは異なり単純ヘルペス脳炎では髄液糖が低下する場合があることが知られている。一般に単純ヘルペス脳炎を少しでも疑ったら速やかにアシクロビルの投与を開始すべきとされているが、今回の症例では強く疑う症例であり、さっそくアシクロビル10 mg/kg(通常の倍量投与)を1日3回8時間ごとに投与した。
一方、本患者は、実はこれまで水中毒による意識障害で入院された既往もあるとのことだった。今回も1週間前からお茶をかなり飲んでいたということだったためNa値もチェックしたが122 mEq/Lで、たしかに低Na血症があるが痙攣を起こすほどの低下ではなかった。血清Naは翌朝(Day 2)には125 mEq/Lとなっていた。急速な補正が進まないようにNa補充を少しずつ加えていった。ところが正午には124 mEq/L、16時には123 mEq/L、Day 3の朝には117 mEq/L、16時には115 mEq/L、Day 4の朝には113 mEq/Lとなった。この時点での輸液量は2500 ml/日、Naの投与量は側管からも含めて330 mEq/日であり、水分、Naとも十分輸液しているにもかかわらず尿中NaはDay 2に150 mEq/L、Day 3に226 mEq/Lとなっており、輸液してもそれがどんどん尿に排泄されていく状態となっていた。1日尿量も3500~4700 mLと多尿となっていた。すでに入院翌日に低Na血症について精査を行っていたが、尿浸透圧478 mOsm/kg、血漿浸透圧264 mOsm/kgと高浸透圧尿低浸透圧血症であり、コルチゾール35.7 μg/dL、FT3 2.4 pg/ml。FT4 0.88 ng/dL、アルドステロン197.3 pg/mL、活性型レニン 9.00 pg/mL、バソプレシン16.5 pg/mLであった。一般に頭蓋内病変に伴う低Na血症を見た場合、その機序としてADH分泌不適合症候群(SIADH; syndrome of inappropriate ADH secretion)と中枢性塩類喪失症候群(CSWS; central salt wasting syndrome)を考えなければならない。両者は血液検査や尿検査は同様の所見となるため鑑別は困難な場合もあり、かつ水分投与の点で両者の治療方針はまったく正反対となる。近年CSWSの概念が唱えられるに至り、頭蓋内病変の有する患者における低Na血症の大多数はこの病態であるとされている。特に脳神経外科領域では、以前にはSIADHと考えられていたものの中にも、CSWSの病態であった症例がかなり混じっていたのではないかと考えられるようになっている。CSWSの詳細な機序については不明な点が多いが、頭部病変が原因で、腎臓への交感神経刺激の減少、ANP、BNP、ウアバイン様物質、内因性ジギタリス様物資の遊離などによって腎臓におけるNa、水再吸収の抑制が生じ、水と塩分が喪失する病態と考えられている。したがってCSWSの治療としては、水とNaの補充をまず行う。それでも反応が悪い場合には水、Naを保持するため鉱質コルチコイドであるフルドロコルチゾン(フロリネフ®)を投与する。今回の症例では十分な水分量、Na投与量でありながら、尿から体外へのNa喪失、Na利尿による水分喪失が生じている。SIADHの病態と診断してしまって水分制限すると病態はもちろん悪化する。そこでDay 4にフルドロコルチゾン0.1 mg錠を0.5錠だけ単回経鼻胃管(人工呼吸管理していたため)から投与した。輸液から投与されているNaの量が多いため、Naの再吸収が促進されれば急速にNaが増加する懸念があった。懸念された通り、翌Day 5朝にはNaは124 mEq/Lと一気に24時間で11 mEq/Lも補正されてしまった。尿中Naも32 mEq/Lと著明に改善しており、尿量も2500 mL/日と減少しNa利尿が軽減したものと思われた。24時間での適正な補正速度は8~9 mEq/L以内とされており、これを超えると橋脱髄症候群を生じて血症浸透圧の急激な変動による髄鞘障害で四肢麻痺、仮性球麻痺、意識障害、痙攣、閉じ込め症候群などが急性に発症することがある。したがって1日11 mEq/Lの補正は過剰補正であるため、一旦、本体の点滴は維持輸液に変更、フルドロコルチゾンは中止とした。その結果、16時にはぴったり124 mEq/Lにとどまり、その後は、フルドロコルチゾンを再開することなくこのまま経過をみていたところ、アシクロビルによる原疾患の治療が進んだためか、血清Naは徐々に軽快し、Day 6で最終的に126 mEq/L、Day 7で135 mEq/L、Day 8で134 mEq/L、Day 9で141 mEq/Lとなって落ち着いた。
すでにDay 4から気管内挿管のうえ呼吸痙攣管理を行っていたが、Day 8で抜管できた。鎮静を中止するとすでに意思疎通もほぼ回復していた。抜管してさっそくその日に頭部MRIを再検したところ、拡散強調画像での高信号はわずかに淡く高信号が残る程度となっていた。気管内挿管中ということもあり脳波検査ができなかったが、抜管後に行った脳波には異常を認めなかった。Day 15で髄液検査を再検した。髄液圧は145 mmH2Oと正常化しており、細胞数も1/μL未満、蛋白46 mg/dLとごく軽度の上昇をみるのみに改善していた。結局、アシクロビルは合計21日間投与して終了とし、退院とした。頭部MRIと経過を図に示す。
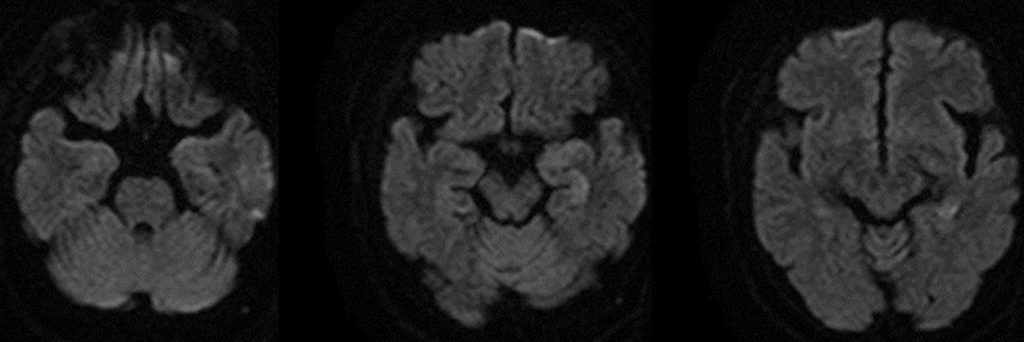
図2:頭部MRI拡散強調画像。治療開始8日目であるが、すでに左側頭葉内側の高信号域は軽快している。
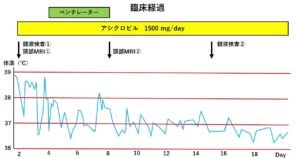
図3:臨床経過。
最後に今回の脳炎の原因についてであるが、結論的に確定診断に至る結果は得られていない。2度の髄液検査で、単純ヘルペスウイルスについては髄液PCR、髄液IgG抗体のいずれも積極的に支持する結果は得られず、血清抗体についてはIgG抗体が高く、IgM抗体は陰性で既感染パターンだった。既感染者から再活性化されたウイルスによる脳炎が生じたのか、それならPCRは感度の問題があるにせよせめて髄液IgG抗体ぐらいは上がってほしいところである。このように側頭葉病変を呈しながらヘルペスウイルスPCRや抗体価が陰性のものを非ヘルペス性辺縁系脳炎と呼ぶ。今回の症例ではステロイド投与は行っておらず自己免疫の関与は考えにくい。2名の神経内科専門医のご意見をうかがったが、抗体、PCR結果の説明は難しいが臨床像は単純ヘルペス脳炎の典型的なものと考えてよいだろうとのことであった。
なおCSWSは現時点のところでは総合内科専門医試験に出た情報はないが、実臨床ではしばしば経験する。。

