研修医時代の小さな思い出
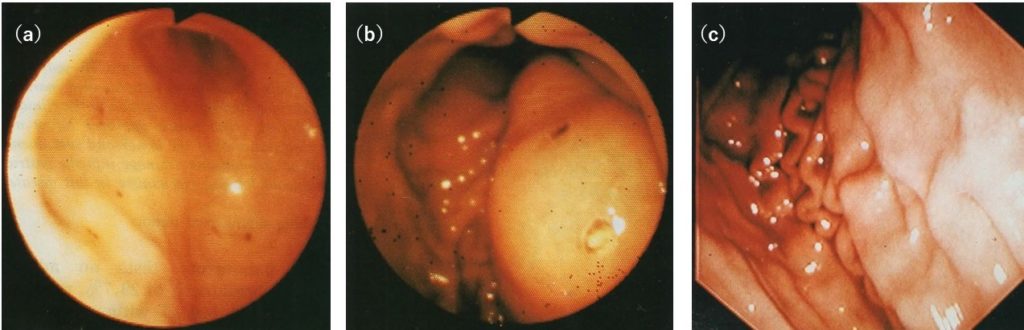
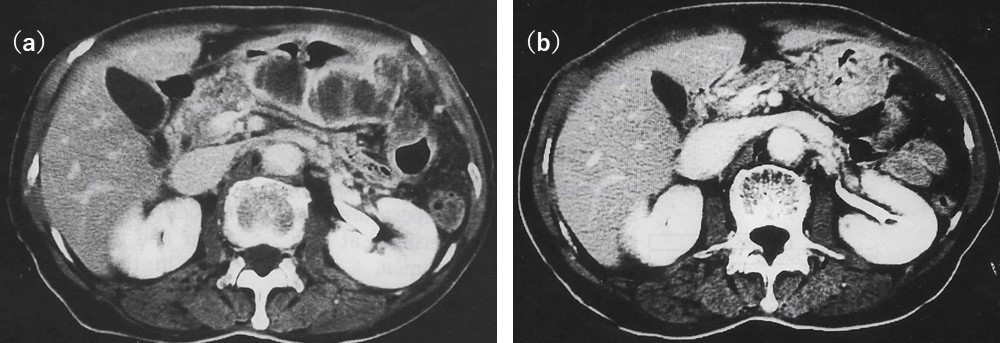
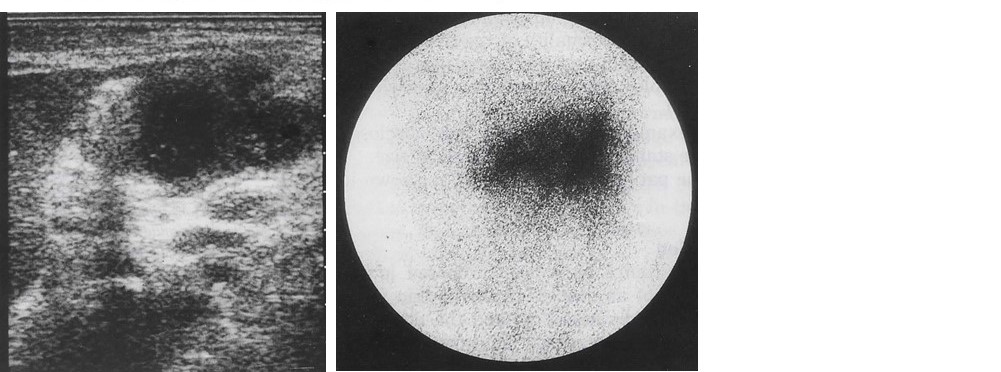
30年前、私が研修医2年目の時のことである。激しい心窩部痛で発症した症例を受けもって上級医の先生が悩んでおられた。入院時には激しい心窩部痛と高熱があり、炎症反応も高度上昇、内視鏡検査をすると多発する出血性びらんの所見のみだったが(図1-a)、入院2週間目に腹部エコー検査で心窩部に腫瘤陰影らしいものがあることがわかり(図3)、造影CTをしてみると辺縁が強く造影され一部隔壁も形成され、内部には液体貯留を疑うような造影効果に乏しい所見があり、これが胃壁の著明な肥厚を起こしていた(図2-a)。ガリウムシンチでも同部に強い集積がみられ、炎症の存在が示唆された(図4)。そこで内視鏡を再検すると、何とヒョウタンのような粘膜下腫瘍の形態をとる隆起性病変が出現していた(図1-b)。隆起の頂上には刺し口か何かの刺入口か、小円形の白苔がみられた。胃は胃酸があるため、通常、感染は起こりにくいが、魚骨が胃壁に刺さって胃壁内部に細菌が感染するなどして、まれに胃壁に膿瘍を形成することがあるとの症例報告を主治医の先生はみつけられていた。粘膜下腫瘍の形態をとっており、通常の粘膜生検では診断につながる情報は得られなかった。ちょうど正月休みに入っており、主治医の先生は、点滴による抗生剤投与を開始され、徐々に患者の経過は良好となった。その結果、入院4週目の造影CTでは胃壁の肥厚は残存するも内部の液体と思われる部分はほぼ消失していた(図2-b)。休みあけに内視鏡を再検されたところ、自然排膿されたのか、腫瘤は消失していたのである(図1-c)。正月休みでなければ早めに超音波内視鏡、穿刺、穿刺液の細菌培養や細胞診などしたかったところだったが、休み明けに行ったその当時の性能の超音波内視鏡での検査では、その時点ではすでに壁構造の変化もとらえられなかった。
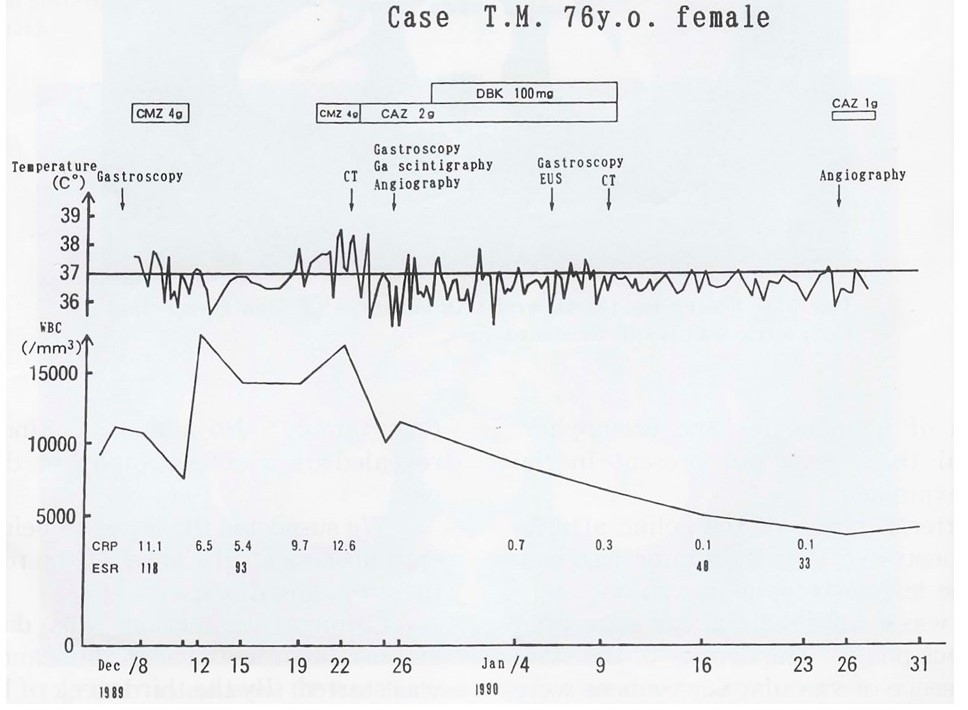
その当時、現在のようなヘリカルCTもなく、ダイナミックCTもろくにできず、通常の造影をしてようやく画像らしいものになる時代だった。そこで主治医の先生は血管造影も行われ、CT画像と比較しながら画像検査をつめていかれていた。ちょうど正月休みに入って検査もできなくなったが、先生は何度も何度も訪床され、そのたびに病室でエコーをされていた。そのうち何度か私も一緒にみさせていただき、最初にエコーでとらえられていた胃の粘膜下腫瘍がだんだんよくわからなくなってきており、入院時にはのたうちまわるくらいだった痛みが軽い痛みとして持続していっていると言われていた。インターネットもない時代だったが、先生は文献検索をされ、総合的に考えて胃壁膿瘍を疑われ、抗生剤投与で治療された。正月休みでありながら上級医の先生のたびかさなる訪床と、そのひとつの症例を何としても解明したいというひたむきな姿勢を見て、自分もこういう医師を目指したいと思った。先生が画像的に評価され、綿密にエコー、内視鏡で経過をみられていた診療録を読ませていただいていると、論文にしてみてはどうかと勧められた。生まれて初めて医学論文を書いた。学生時代に放射線科をまわったときにvanishing tumorという用語を教わっていた。これは通常画像所見に使われるものであったが、vanishing submucosal tumor of the stomachと表現してみた。その後、同様の経過をとる症例が報告され、偶然の一致かvanishing tumorという用語をそこでも使われていた。たまたまその当時の論文の別冊を最近みつけたので、なつかしく、図表のみ提示してみた。図5のグラフは今のようなPower Pointもない時代の手作りである。研修医の時期の小さな思い出である。
A case of a “vanishing submucosal tumor” of the stomach which was suspected of being a gastric wall abscess. Nakajima T, Kodama T, Kashima K, Nakajima T, Shiomi T, Imamura M, Ogasawara T, Kizu M. Digestive Endoscopy 4(4), 421-425, 1992. Oct.
(最初の原稿の題名をネイティブスピーカーの校正に出したところこのような長い題名になってしまった。あまり好きではなかったが、校正ずみのためこの形で投稿したと記憶している)

