咳が止まらない
問題95
79歳、男性が咳嗽を主訴に来院した。
既往歴:高血圧のため近医で内服処方中。喫煙歴なし。
現病歴:2021年1月某日(受診の5日前)より喀痰・咳嗽を伴う胸痛が出現しはじめた。2日後より倦怠感が出現し、咳嗽は立て続けに出だすと止まらず、息ができないくらい持続することもあるようになった。安静時の呼吸苦はないが、体動時に息切れがするようになった。頭痛、関節痛、下痢などはない。同様の症状の人との接触はない。頭痛、下痢などの症状はなし。
現症:意識清明。血圧124/77 mmHg、脈拍77/分、体温37.5℃、Spo2 85%。体動時にやや肩呼吸。
検査所見:血液所見:白血球3200/μL、赤血球465万/μL、Hb 13.8 g/dL、Hct 41.3%、血小板 21.0×104/μL、D-dimer 10.5 μg/mL。血圧生化学所見:CRP 16.49 mg/dL、LDH 483 U/L、AST 90 U/L、ALT 21 U/L、Alb 3.3 g/dL、BUN 26 mg/dL、Cr 1.54 mg/dL、フェリチン420 ng/mL。
胸部CT画像を示す。
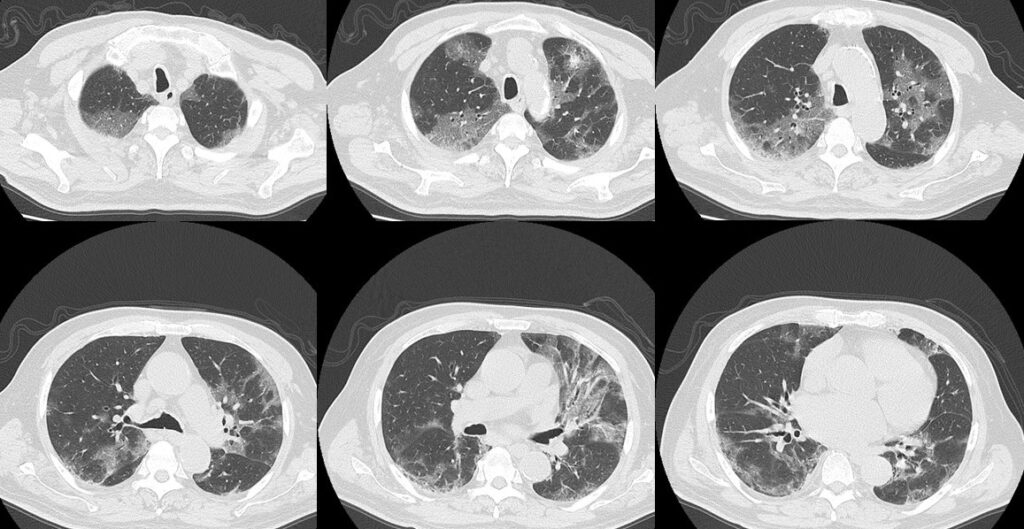
本疾患について誤っているものを選べ。
(a)ヘパリンの持続静注を考慮する。
(b)肺野末梢優位のスリガラス陰影が認められることが多い。
(c)デキサメタゾン投与を考慮する。
(d)自己免疫疾患の合併が多い。
(e)発症前に他人に感染させる可能性がある。
解説
2021年1月時点では新型コロナウイルス(COVID-19)が市中に大流行している。咳嗽が強く、発熱のある患者については、たとえ同様の症状を持った人との接触歴がなくてもその可能性を考えて診療にあたらなければならない。もし患者がCOVID-19陽性患者と判明した場合、診療の際の対応次第で診察者も感染する可能性、また結果的には感染しなくてもその可能性が晴れる時点まで濃厚接触者のリストにあげられて、自宅待機を余儀なくさせられるのである。新型コロナウイルス感染症に関する濃厚接触者の定義は、マスクなど適切な感染対策をせずに患者に手の届く範囲(およそ1 m)で15分以上の接触があった場合、患者の鼻汁、くしゃみ、咳などエアロゾルの発生する状況でそれらに接触した場合、とされ、しかも感染しうる時期は、発症の2日前からとなっている。つまり無症状の時期でも感染しうることを念頭におかなければならず、まず患者あるいは診察者いずれかがマスクを着用していない状態で通常の診療を行って、翌日にCOVID-19の症状が出てきて確定診断されれば、診察医は濃厚接触者の定義にあてはまる。このため、多くの病院では、全患者に少なくとも病院の中ではマスク着用を要請したうえで、医療スタッフもマスク着用、できれば常時診察中はゴーグル着用を原則としている。また最初のトリアージの問診の時点でCOVID-19の可能性が疑われる場合には、検査結果が判明するまでは、極力問診にとどめるが、触診、聴診、さらには鼻咽頭ぬぐい液などの検体採取などが必要な場合は、マスク以外に長袖ガウン、キャップ、手袋、ゴーグルを着用する。
さて今回の症例は、そのようなCOVID-19が市中にかなり流行した時期に経験された症例である。上記のようなことをふまえ、診察医は最初から感染対策を講じながら問診、血液検査、CT検査、と進めていった。すると、咳嗽が主体で出だすと止まらないとの訴えがあり、血液検査ではCRPが16.49 mg/dLと著明に上昇しているにもかかわらず、白血球数は3200/μLとむしろ低めの数値となっており、市中での流行を考えるとCOVID-19は十分疑われる。
CT画像をみると、胸膜直下の末梢肺野優位にスリガラス陰影が両肺野に広がっており、もちろん他のウイルス性肺炎も鑑別にはあがるが、何と言っても流行状況から考えて、COVID-19を第一に考えなければならない(図1)。一般に、COVID-19では初期には片側あるいは両側の胸膜直下のスリガラス陰影が下葉あるいは背側に認められる。経過が進んで回復期に入ると、コンソリデーションやcrazy-paving patternも混在してきたり、器質化を示唆する索状陰影などもみられてきたりする。Spo2低下があり酸素化も悪いため隔離病棟に入院させ、至急COVID-19遺伝子PCR検査を提出したところ陽性と判明し確定診断された。
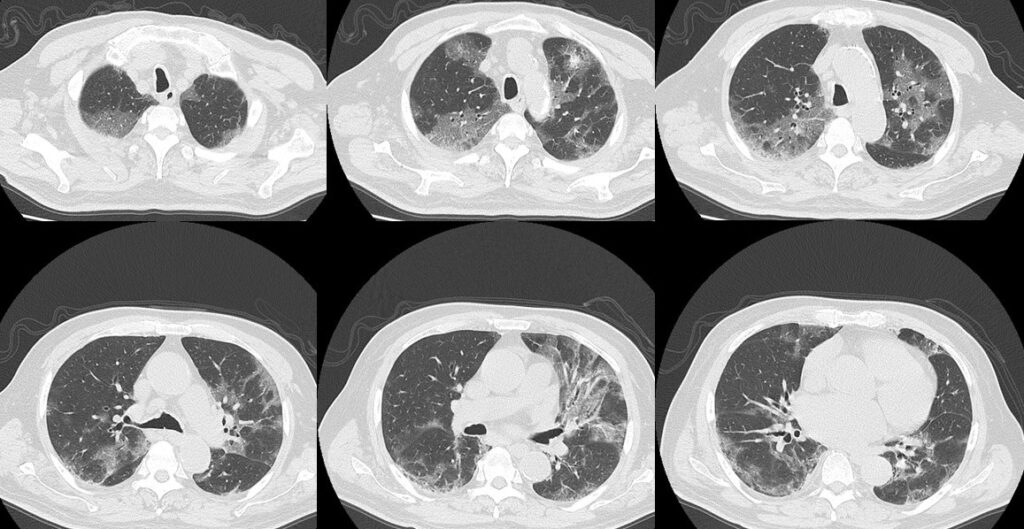
図1:胸部単純CT肺野条件。両側肺野にスリガラス陰影を認める。胸膜に接する末梢肺野優位の病変が多く、一部は肺門部にまで広がっている。
COVID-19によるウイルス性肺炎に対する治療としては、軽症の時点では解熱剤など対症療法が主体となり(これまで軽症例では初期の段階でシクレソニド(オルベスコ®)吸入が有効との報告もあったが、最近肺炎を悪化させるという結果が出てきている)、中等症となれば、なおCOVID-19に対する有効性については議論が分かれる新型インフルエンザ治療薬ファリピラビル(アビガン®、保健未収載)、また重症例にはエボラ出血熱などにもともと使用されていたレムデシビル(ベクルリー®、保険適応あり)がある。一方、このウイルスがサイトカインストームという免疫過剰状態を起こして肺実質に炎症をもたらすということがわかってきており、この過剰な免疫を是正するためにデキサメタゾン(デキサート®)を投与することで、酸素投与が必要なCOVID-19患者の死亡率を減少させるという成績が報告された。ちなみに酸素投与の不要な患者においてはデキサメサゾンの効果に有意差はなかった。この報告以来、酸素投与が必要な患者に対してデキサメタゾン(報告されたレジメンでは6.6 mg/日×10日間)は標準的治療となっている。またこのウイルスは血栓形成傾向を呈することがあり、今回の症例のようにD-dimerの上昇などがみられていればヘパリン持続投与も考慮される。
解答:(d)
実際の症例では
本患者に対してファリピラビル(アビガン®)200 mgを初日18錠/日、2日目以降は8錠/日で1週間処方、またデキサメタゾン6.6 mg/日を1週間投与したところ、咳嗽もおさまり、経鼻酸素投与量も2 L/分から一時3 L/分まで増量したのちは徐々に減量することができた。
酸素投与については院内感染を予防する意味では、経鼻酸素投与で酸素化が保てない場合には早めに気管内挿管して管理することが提唱されてきた。しかしエアロゾル発生による医療従事者への感染リスクはあっても、ネーザルハイフローにより30~35 L/分で30%ぐらいから導入し酸素濃度を徐々に上げていく投与方法が簡便で普及しつつある。何とかこれで時間稼ぎし、炎症の鎮静化を待つわけである。また腹臥位や側臥位など患側をにする体位変換なども試みられている。

