糖尿病患者の肝障害
問題43
46歳、男性。肝機能異常の精査を依頼されて来院。
既往歴・家族歴:特記事項なし
生活歴:飲酒歴:アルコール(-)。喫煙歴(-)
現病歴:糖尿病、高血圧症、脂質異常症のため5年前から近医通院中。近医初診時から軽度トランスアミナーゼの上昇が認められていたため肝機能障害についての精査を依頼されて照会された。近医からの情報では内服薬の追加や変更はなく、近医初診時から同様の肝機能異常が続いている。
現症:身長184 cm、体重93 kg。血圧129/82 mmHg、脈拍82/分、整。体温 36.5℃。皮膚可視粘膜に貧血、黄疸なし、胸部異常なし、腹部 平坦、軟で肝脾触知せず、下肢に浮腫なし
検査所見:血液所見:白血球7000/μL、赤血球524万/μL、Hb 15.6 g/dL、Hct 46.2%、血小板29.0万/μL、血液生化学所見:空腹時血糖133 mg/dL、HbA1c 7.5%、HDL 46 mg/dL、LDL 124 mg/dL、TG 347 mg/dL、AST 48 U/L、ALT 56 U/L、LDH 224 U/L、ALP 249 U/L、γ-GTP 46 U/L。免疫血清学所見:HCV抗体 陰性、HBs抗原 陰性、ANA<40倍、抗ミトコンドリア(AMA)-M2抗体 陰性。
腹部超音波画像、単純CT画像、肝生検組織像を示す。

最も考えられる疾患はどれか。1つ選べ。
(a)自己免疫性肝炎
(b)慢性B型肝炎
(c)慢性C型肝炎
(d)非アルコール性脂肪性肝炎
(e)原発性胆汁性胆管炎
解説(オリジナルは『Dr. Tomの内科症例検討道場』第3版の症例96)
本患者のBMI; body mass index=(体重kg)/(身長m)2=27.5となる。22が標準、25以上を肥満で肥満に分類される。糖尿病、高血圧症、脂質異常症を有している。今回の画像では提示していないが、fat scanといわれるCTでの内蔵脂肪定量も行っているが本患者の肥満は内臓脂肪蓄積型肥満であった。一般に内臓脂肪蓄積型肥満に高血糖、高血圧、脂質異常症のうちいずれか2つ以上をあわせもった状態を、メタボリックシンドローム(内臓脂肪症候群)というので、本患者はまさにその典型であるといえる。メタボリックシンドロームを背景にして慢性的な肝障害が認められた場合、まず疑わなければならないのは当然、脂肪性肝疾患である。
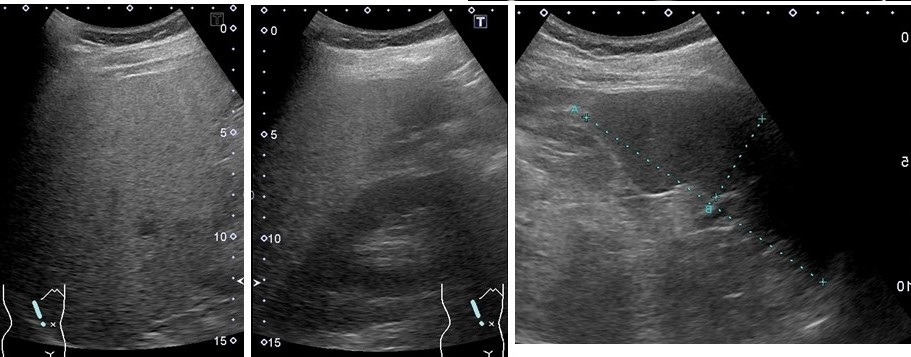
画像的にみると腹部超音波画像では肝腎コントラストがあり、肝臓への脂肪沈着が疑われる。脾臓は問題文の画像に提示しているaとbとによってspleen index=a×b=11.58 cm×3.65 cm=42.3 cm2>40 cm2であり、軽度脾腫ありと判定される。腹部CT画像でも肝の脂肪沈着が疑われる。一般に正常者では肝のCT値が50~70 HU、門脈、肝静脈は40±5 HUなので肝に対して血管が低濃度になっている。しかし単純CTで血管が見えない場合には肝実質の濃度が血管と同程度まで低下していると考えられ、肝の脂肪化を第一に考える。さらに血管が反対に肝臓よりも高濃度にみえる時には、肝臓が30 HU以下になっていると推定され、高度の脂肪肝と考えられる。今回の症例では門脈や肝静脈が不明瞭となっており、肝実質のCT値とこれら血管のCT値がほぼ同程度と考えられ、肝の脂肪化が疑われ、軽度の肝臓の変形もみられる(図1赤矢頭は門脈、青枠内は下大静脈、黄矢頭では左葉が張り出しており慢性肝障害を示唆する)。
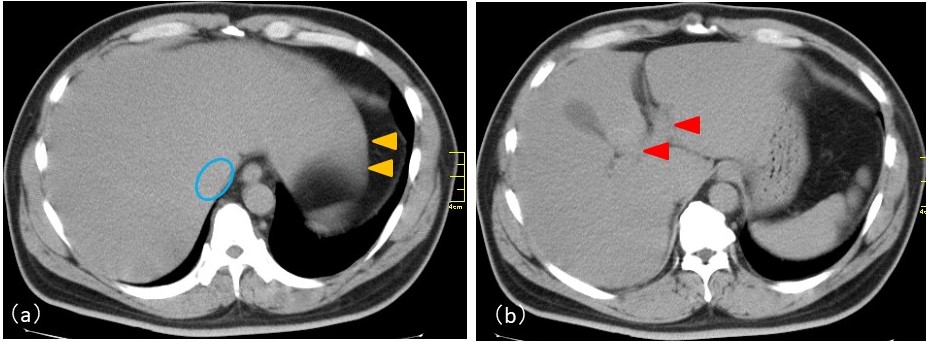
図1:腹部単純CT
もちろん脂肪性肝疾患と診断するためには、ウイルス性(HBVやHCV)肝炎や自己免疫性肝炎、原発瀬胆汁性胆管炎のような成因の明らかな慢性肝疾患は除外されている必要があるが、本患者でもHBV-Ag、HCV-Ab、ANA、AMA-M2とも陰性であり、これらは否定的である。さらに脂肪性肝疾患のうち、明らかな飲酒歴がない(エタノール換算にして男性は50 g/日以下、女性で20 g/日以下)場合、非アルコール性脂肪性肝疾患(non-alcoholic fatty liver disease; NAFLD)と呼んでいる。
組織所見では、大滴性の脂肪変性を基盤にして、NAFLDはMatteoni 1型:単純脂肪肝、2型:脂肪性肝炎、3型:脂肪性肝壊死(肝細胞のバルーニングを伴う)、4型:マロリー体ないし線維化を伴う肝細胞壊死、の4型に分類されているが、特に肝硬変へ移行する可能性が高いものや、肝関連死の頻度が高いとされるものは3型、4型であることが示されており、この2つの組織型をあわせて非アルコール性脂肪性肝炎(non-alcoholic steatohepatitis; NASH)と呼んでいる。つまり、NAFLDのなかで重症の病型(NAFLDの10~15%を占める)をNASHと呼んでいるわけである。今回の症例では一部肝細胞のバルーニングもみられるが(図2黄矢印)、肝細胞周囲や中心静脈周囲、門脈周囲に肝線維化が認められ、架橋形成(bridging fibrosis)といえる所見も認められ4型であった。
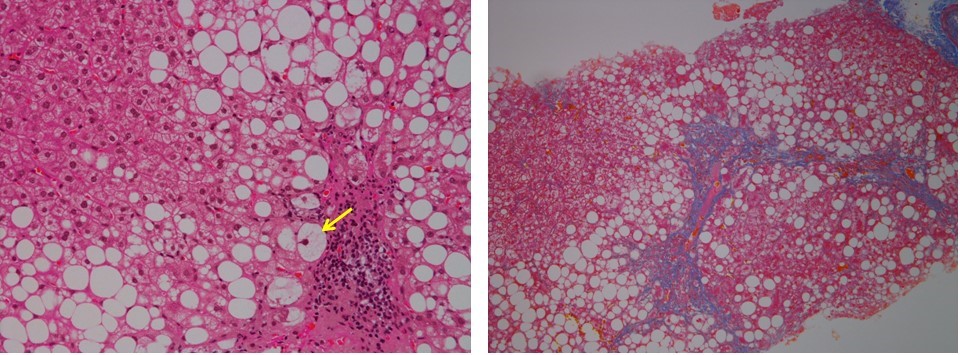
図2:肝生検組織像。左はHE染色、右はマッソントリクローム染色。
NASHの臨床検査所見としてはトランスアミナーゼの上昇(通常は2ケタ程度の軽い上昇が多く、AST<ALTのパターンが多い)、あるいはγ-GTPの軽度上昇などが認められる。基本的にトランスアミナーゼ上昇であり、胆道系酵素が優位に上昇することはない。また、NASHのうち線維化が進行した前硬変期、肝硬変期ではトランスミナーゼの上昇も目立たずAST>ALTとなる傾向がある。
治療として、肥満のある場合は運動療法と食事療法による体重減少が基本である。糖尿病、高血圧症、脂質異常症などがある場合はそれぞれに対する治療を行う。また糖尿病非合併例ではビタミンEもエビデンスをもって推奨されている。NASHの予後は、5年で15%が肝硬変に移行すると言われ、肝発癌のリスクもあるため画像検査による経過観察も重要である。
解答:(d)

