膵臓の嚢胞性病変
問題89
65歳の男性。4年前から膵臓に嚢胞性病変を指摘され経過観察されている。磁気共鳴胆管膵管像(MRCP)を示す。ここまでの経過では嚢胞性病変や膵胆管像に経時的な変化は認めていない。
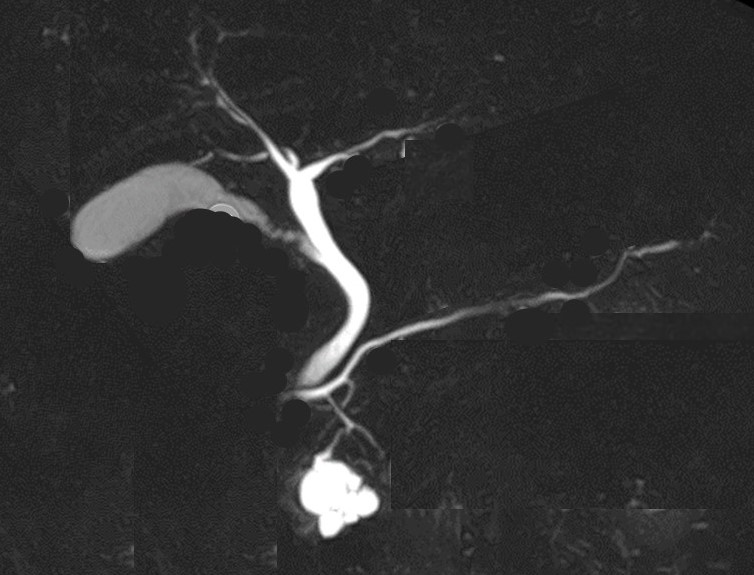
本患者に対する対応として誤っているものはどれか。
(a)嚢胞状の部分は膵管分枝の嚢胞状拡大である。
(b)十二指腸乳頭に粘液の流出をみることがある。
(c)膵臓以外の他臓器に発癌することがある。
(d)膵臓に通常型膵管癌が発生することがある。
(e)予防的に超音波内視鏡ガイド下に嚢胞ドレナージを行う。
解説(オリジナルは『Dr. Tomの内科症例検討道場』にはないが院内で行った内科症例検討道場で症例331として扱ったもの)
ブドウの房状の嚢胞性腫瘍が分枝膵管を介して主膵管と交通しており、嚢胞自体は多数の分枝膵管の拡張をみているものと考えられ、分枝型膵管内乳頭粘液性腫瘍(intraductal papillary mucinous neoplasm; IPMN)である。
IPMNとは、膵管内に生じた粘液産生上皮が乳頭状発育を呈する膵腫瘍である。膵臓以外の目的で偶然IPMNが発見される頻度は4.3%とされている。遺伝子学的にはKRASやGNAS遺伝子変異が多いとされている。産生された粘液が膵管内に貯留するため、膵管が拡張する。乳頭状腫瘍が存在する部位によって、主膵管型、分枝型、混合型、の3つに分類される。組織型は長年の経過とともに過形成から腺腫、さらに腺癌へと、adenoma-carcinoma sequenceで進行していく。癌化あるいは高度異形成を呈するようになった時期の臨床像はhigh-risk stigmataやworrisome featuresと呼ばれる所見として挙げられている(表1)。
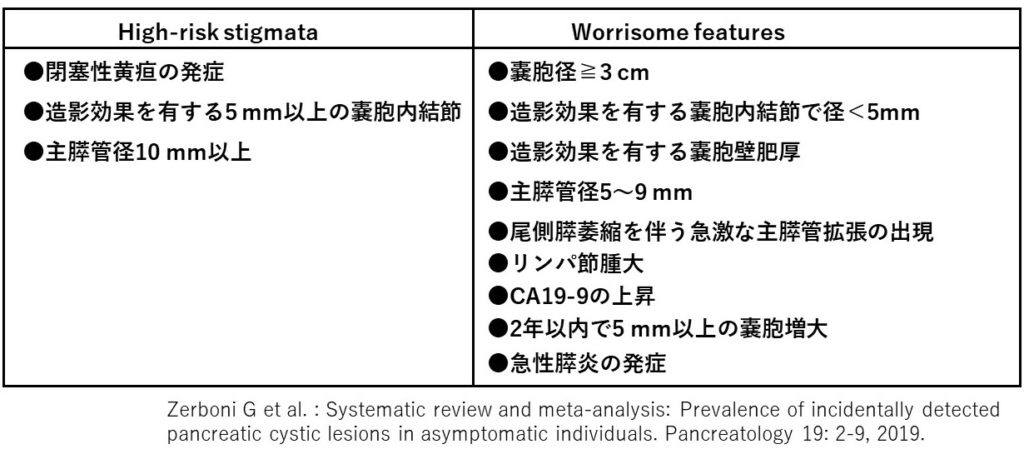
①主膵管型:膵膵管上皮に通常は単発あるいは多発する乳頭状上皮が発生しており、このため発見時には主膵管径は5 mm以上に限局性あるいはびまん性に拡張している。半数以上あるいは報告によっては9割の症例で癌化がみられており、原則として主膵管径が10 mm以上の場合には60%で膵癌または高度異型を伴っているとされ全例手術適応とされている(表1)。
②分枝型:膵頭部とくに膵鉤部の膵管分枝に発生することが多い。60~70歳代に多く、男女差はない。腫瘍が発生した膵管分枝より末梢の分枝がすべて拡張する結果、「ブドウの房状(grape-like clusters)」と表現される多数の房状の分枝膵管拡張が認められる。診断方法としては、今回提示しているようにMRCPなどにより主膵管との交通を証明する。一般に分枝型IPMNの年率2~3%で癌化するとの報告、あるいは通常型膵癌が分枝型IPMNの2~9%に発生するとの報告、などから通常型膵癌のリスク因子となっている。嚢胞の大きさが3 cm以上となったり、嚢胞内に隆起性病変が認められたり、嚢胞壁の肥厚が認められたり、嚢胞が短期間に急激に大きくなったりする場合は悪性の可能性が高い(表1)。
③混合型:主膵管型と分枝型が混合したものである。
IPMNと鑑別すべきものとしては、粘液嚢胞腫瘍(mucinous cystic neoplasm;MCN)があり、これは98%が女性、40~50歳代で、90%以上が膵体尾部に発生する特徴がある。内部に比較的厚い隔壁を持つことが多く、周囲に線維性被膜を有することが特徴である。腫瘍組織には卵巣様間質と呼ばれる間質を伴うことが病理学的な特徴にあげられている。一般には膵管とは交通がないとされている(10~20%で主膵管と交通する例もあるという報告もある)。6~27%に悪性にリスクがあると言われており、原則として手術が行われる。
IPMNのもう一つの特徴は、通常型膵管癌以外にも他の臓器にも癌を合併しやすいことである。約半数例で他臓器癌の合併を認めるとの報告もある。IPMNの診断と同時に発見される同時性癌と、手術の既往歴やIPMN診断後の経過観察中に新たに診断される異時性癌がある。膵臓だけでなく他臓器の癌(胃癌、大腸癌、胆嚢癌、肺癌、膀胱癌、前立腺癌な)を見逃さないよう注意が必要である。以上のため、IPMNと考えられる患者を診た場合は、通常型膵癌が発生してこないか、あるいは、他臓器に発癌してこないかどうかなどにも留意しながら経過観察していくべきである。
解答:(e)
実際の症例では
今回提示した症例とは別の症例であるが、IPMNを背景に癌化したと考えられる症例があったので提示する。
癌化症例
85歳の男性。9年前に鼡径ヘルニアで手術。最近食欲不振が続き、数か月で10 kg体重が減少したため近医より精査を依頼されて当院受診。9年前の単純CTでは内部の性状の詳細は不明であるが、2.6×2.0 cmほどの嚢胞性腫瘍を膵頭部に認めていた(図1)。ところが今回のCTでは、その腫瘍は径4 cmほどに増大し、一部に造影効果が認められ、主膵管の軽度拡張を伴っており(図2、3、4)、その近傍にリンパ節転移を疑う所見もみられている(図2、3)。悪性の可能性が考えられ、嚢胞性膵腫瘍の中の頻度、膵頭部という部位、年齢、性別から考えて、分枝型膵管内乳頭粘液性腫瘍をベースに悪性化した可能性が考えられた。
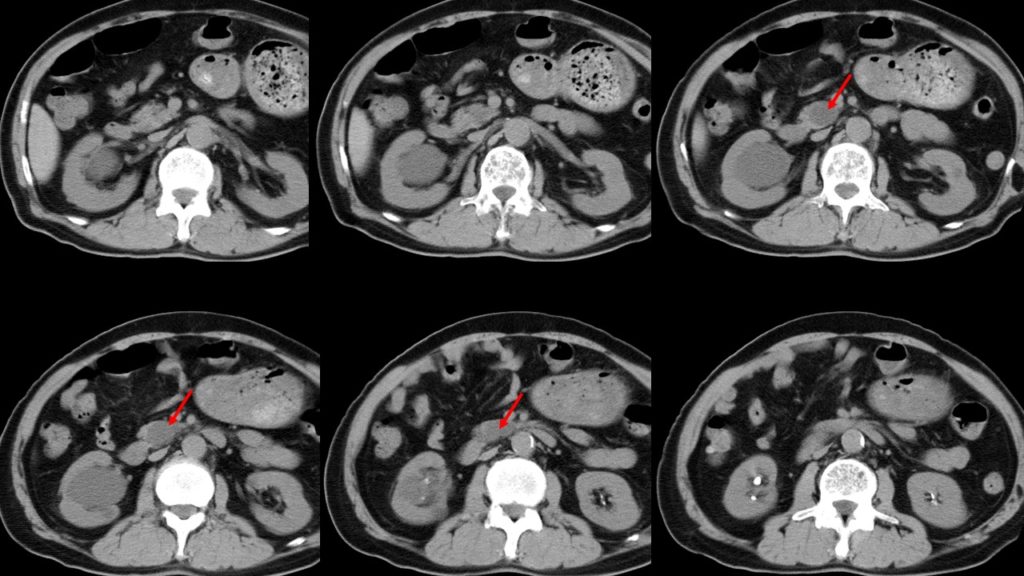
図1:9年前の腹部単純CT。膵頭部に2.6×2.0 cm程の嚢胞性腫瘍を認める(赤矢印)。単純CTのため、隔壁の有無や周囲組織の性状などの詳細は不明である。
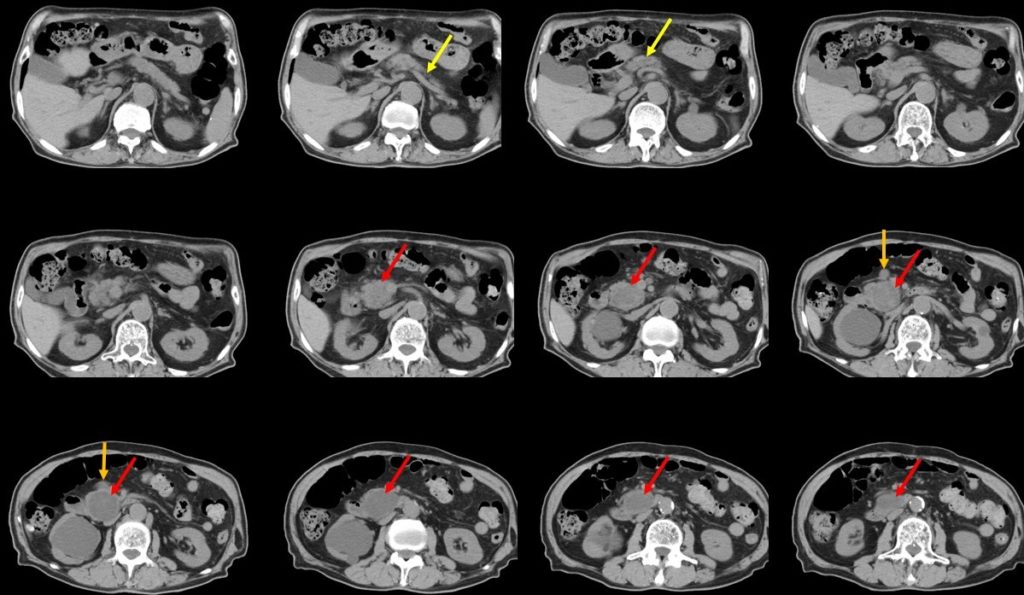
図2:腹部単純CT。4 cmほどに増大した膵頭部の嚢胞性膵腫瘍があり(赤矢印)、それより末梢の主膵管の拡張が認められる(黄矢印)。その近傍にはリンパ節腫大を疑わせる所見もみられる(橙色矢印)。
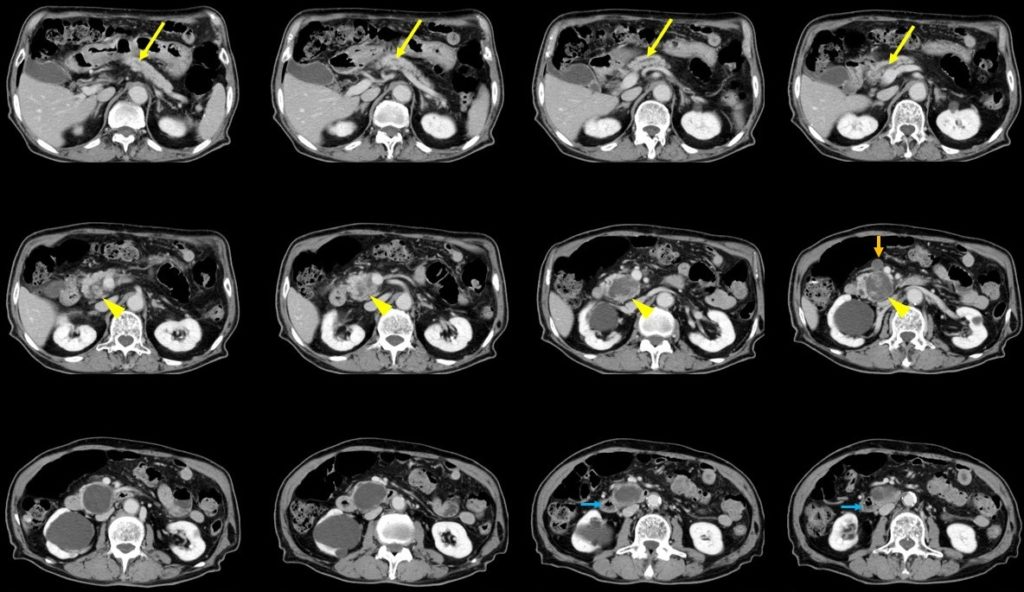
図3:腹部造影CT。膵頭部の嚢胞性腫瘍は増大し、腫瘍内部には造影効果を呈する部分が出現してきており(黄矢頭)、それより尾側の主膵管の拡張も出現してきている(黄矢印)。十二指腸下降脚から水平脚への移行部(青矢印)は腫瘍で圧排を受けている。また腫瘍近傍にはリンパ節転移を疑わせる所見もみられる(橙色矢印)。
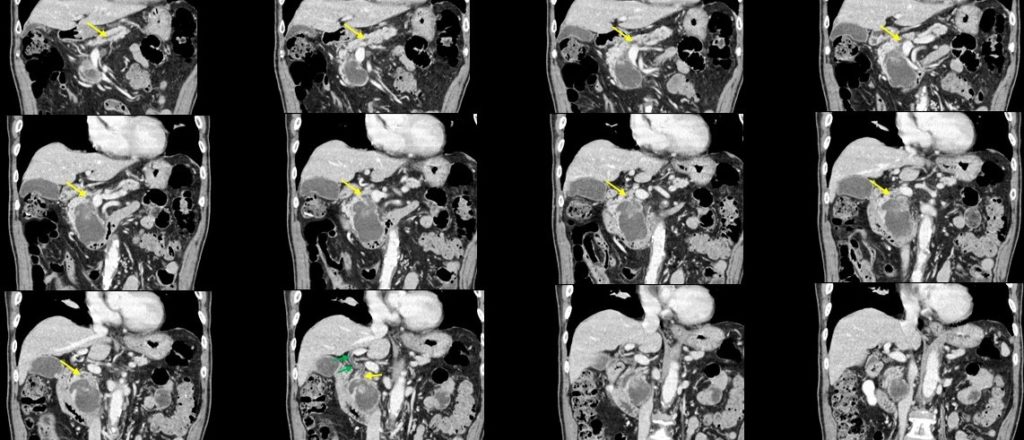
図4:造影腹部CT冠状断。拡張した主膵管を追跡すると(黄矢印)嚢胞性腫瘍内に交通していることがわかる。嚢胞構造の内部には造影効果を受ける部分もみられ、悪性化を示唆する。胆管系の拡張は現時点ではない(緑矢印)。
MRCPを施行すると、拡張した主膵管に交通するように嚢胞状に拡張した膵管分枝が認められ、内部にやや低信号の領域も混在しており、腫瘍の悪性化が疑われる(図5)。
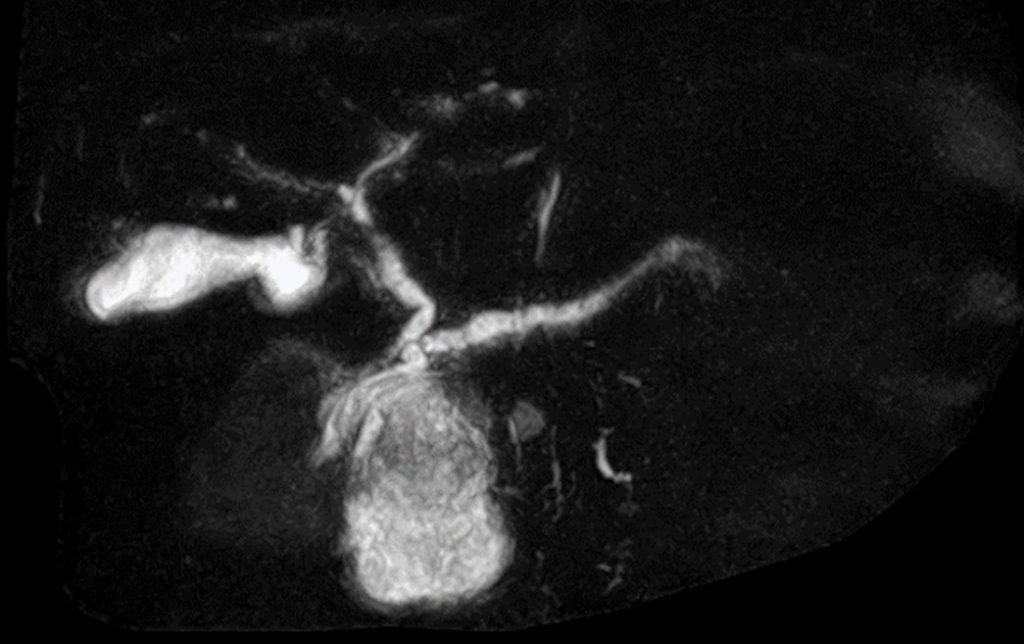
図5:MRCP。拡張した主膵管に交通するように嚢胞状に拡張した膵管分枝が認められ、内部にやや低信号の領域も混在しており、腫瘍の悪性化が疑われる。
内視鏡的逆行性膵管造影(ERP)を施行したところ、まず十二指腸乳頭は鯉口様開大を呈し、粘液の流出を認めたため、粘液を産生し、かつそれが主膵管と交通を持っている腫瘍と考えられるため、IPMNの存在が示唆された(図6左図)。試みた範囲での注入圧では、造影剤が逆行性に嚢胞内へと流入するところまでは至らなかったが、膵頭部付近の主膵管はやや狭窄しているようにみえ、さらにそれより尾側に主膵管を追うと、体部付近から5 mm程度に拡張していた(図6右図)。膵頭部で膵液吸引細胞診、また同部位で擦過細胞診も実施された。膵液細胞診では好中球がやや多い背景に円柱上皮細胞が少数認められたたが悪性所見はなかった。一方、擦過細胞診では、出血を伴った軽い炎症性背景に、粘液と膵管上皮細胞の集塊が多数出現していた。集塊には乳頭状集塊も含まれていたが、核の大小不同や核形の不整は目立たず、核小体も小型で、悪性の診断には至らなかった。膵管内乳頭粘液腺腫が疑われたが、一部に細胞結合性の低下が認められ、非浸潤性の上皮内癌の合併も否定できないとの結果であった。もちろん今回の症例では、もともとあった嚢胞性腫瘍内に実質成分の出現してきているわけであり、本来はその嚢胞部分の中に明らかな悪性細胞が存在する可能性が高く、これを細胞診あるいは生検をしたいところである。ところが実際はこのような症例で膵管分枝を経由したそのアプローチは極めて困難であり、かといって超音波内視鏡下でfine needle aspirationを行うのは粘液産生性腫瘍の場合、播種のリスクがあるため行わない。あくまで画像所見にもとづいて総合的に診断されているのが現状である。というわけで、臨床経過や画像所見もふまえて、この擦過細胞診の結果を考えると、背景にIPMNがあり、これが癌化している病態と考えられた。手術をすすめし、可能であれば、超音波内視鏡なども考慮するところであったが、外科からのインフォームドコンセントを受けられた結果、最終的に手術は同意されず、内科的な経過観察、加療、適宜減黄処置などを行って、最終的に、2年後になくなられた。
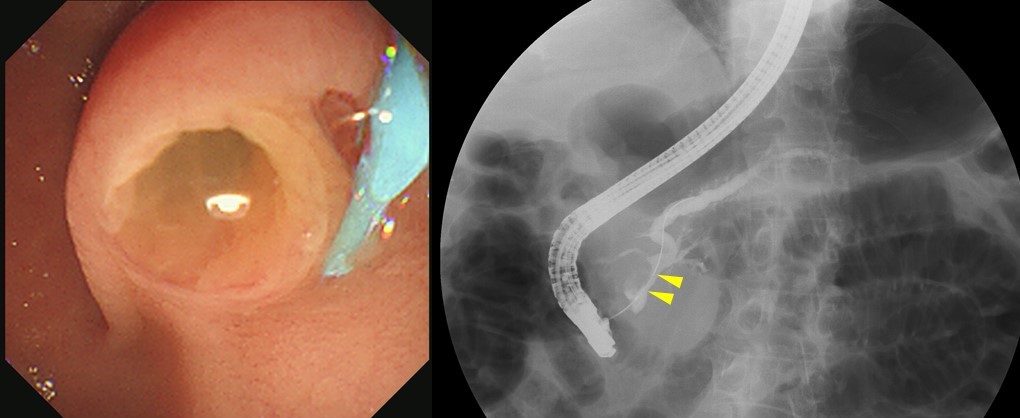
図6:ERP像。左図では十二指腸乳頭は鯉口様開大を呈し、粘液の流出を認めたため、粘液を産生し、かつそれが主膵管と交通を持っている腫瘍と考えられ、膵管内乳頭粘液性腫瘍(intraductal papillary mucinous neoplasm;IPMN)の存在が示唆された。右図では、試みた範囲での注入圧では、造影剤が逆行性に嚢胞内へと流入するところまでは至らなかったが、膵頭部付近の主膵管はやや狭窄しているようにみえ(黄矢頭)、さらにそれより尾側に主膵管を追うと、体部付近から5 mm程度に拡張していた。

